| x | x | |||||||
|
|
 |
|||||||
| INFEKČNÉ CHOROBY | BAKTERIOLÓGIA | IMUNOLÓGIA | MYKOLOGIA | PARAZITOLÓGIA | VIROLÓGIA | |||
|
|
|
|||||||
|
|
||||||||
| ŠPANIELČINA | ||||||||
| ALBÁNČINA | ||||||||
| Angličtina | ||||||||
| HĽADAJ | ||||||||
|
Dajte vedieť, čo si myslíte SPATNÁ VAZBA |
||||||||
|
|
||||||||
| Logo image © Jeffrey Nelson, Rush University, Chicago, Illinois and The MicrobeLibrary | ||||||||
|
|
||||||||
|
KĽÚČOVÉ SLOVÁ
|
SPIROCHÉTY (Treponemy, Borrelie a Leptospiry) Spirochéty sú gramnegatívne baktérie, ktoré sú dlhé, tenké, špirálovité a pohyblivé. Axiálne vlákna (určitá forma bičíkov) sa nachádza medzi vrstvou peptidoglykánu a vonkajšou vrstvou týchto gramnegatívnych baktérií a prebiehajú rovnobežne s nimi. Sú nástrojom pohybu.
|
|||||||
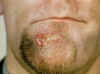 Obrázok 3
Obrázok 3Primárny syfilis Bristol Biomedical Archive © University of Bristol. Použité s dovolením |
|
|||||||
|
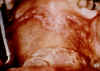
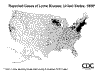
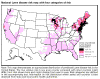
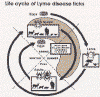
Borrelia burgdorferi a lymská choroba Lymská choroba je spôsobená baktériou Borrelia burgdorferi (obrázok 8 a 13) a je relatívne nedávno rozpoznanou chorobou. Nachádza sa vo veľkom počte v USA (obrázok 9 a 10) . Hoci bola klinicky po prvýkrát popísaná v roku 1975, úloha kliešťami prenesenej spirochéty bola dokázaná až v roku 1983. Kliešte (obrázok 12 a 14) infikujú veľké množstvo zvierat, napríklad aj biele myšky. Poštípanie kliešťom vedie k prenosu B. burgdorferi, čo spôsobí erytémový raš kože (obrázok 11) v priebehu niekoľkých dní, spolu s prechodnou bakteriémiou, ktorá vedie (v období týždňov alebo mesiacov) k vážnym neurologickým symptómom alebo polyartritíde. Srdcové problémy sa vyskytujú u menšiny prípadov ochorenia. Ak sa začne s antibiotickou terapiou včas, dôjde obvykle k vyliečeniu. Neskoré podanie antibiotík (penicilín alebo tetracyklín) je často neúčinné.
|
||||||||
|
|
|
|||||||
 Obrázok 13
Morfológia baktérie Borrelia burgdorferi. Obrázok mikroskopie
v tmavom poli.
Obrázok 13
Morfológia baktérie Borrelia burgdorferi. Obrázok mikroskopie
v tmavom poli.
© Jeffrey Nelson, Rush University, Chicago, Illinois and The MicrobeLibrary |
Návratná horúčka V USA sa vyskytuje menej ako 100 prípadov návratnej horúčky za rok. Návratná horúčka (súvisiaca s bakteriémiou) je spôsobená inými druhmi borélií, ktoré sa prenášajú kliešťami (B. hermsii, hostiteľom je hlodavec) a blchou (B. recurrentis, hostiteľom je človek). Názov návratná horúčka je odvodený od opakujúcich sa cyklov ochorenia. Keď sa imunitná odpoveď vytvorí, ochorenie vymizne. Neskôr, keď sa zmenia exprimované antigény, ochorenie sa opäť prejaví. Mikroorganizmy sú veľmi náročné na kultiváciu a neexistujú sérologické testy na dôkaz infekcie. Mikroorganizmy sa obvykle dokazujú v krvnom nátere.
|
|||||||
 Obrázok 15 Skenovacia elektrónová mikroskopia baktérie Leptospira
interrogans bakteriálneho kmeňa RGA. Dve spirochéty na 0,2 µm
filtri. Kmeň RGA bol izolovaný v roku 1915 Uhlenhuthom a Frommeom z krvi
vojaka v Belgicku.
Obrázok 15 Skenovacia elektrónová mikroskopia baktérie Leptospira
interrogans bakteriálneho kmeňa RGA. Dve spirochéty na 0,2 µm
filtri. Kmeň RGA bol izolovaný v roku 1915 Uhlenhuthom a Frommeom z krvi
vojaka v Belgicku.
CDC/NCID/Rob Weyant rsw2@cdc.gov
|
Leptospiróza V USA sa vyskytuje menej ako 100 prípadov. Toto chrípkovité alebo ťažké systémové ochorenie je zoonózou. Leptospira (obrázok 15) je prenášaná vodou kontaminovanou infikovaným močom z divo žijúcich zvierat (vrátane hlodavcov), aj z hospodárskych zvierat a môže sa dostať do tela cez ranky v koži (napríklad pri kúpaní). Leptospira predovšetkým infikuje obličky (obrázok 16), mozog a oko. Zo všetkých patogénnych spirochét sú najlepšie kultivovateľné, čo ale nie je bežnou praxou a diagnostika sa uskutočňuje zvyčajne sérologicky. |
|||||||
|
Pozitívny fluorescenčný test na dôkaz Neisseria gonorrhoeae. Tento kmeň bol rezistentný na PNC. CDC |
NEISSERIAE Neisseriae sú gramnegatívne diplokoky (dvojice kokov). Tieto baktérie rastú najlepšie na čokoládovom agare (názov je podľa hnedej farby agaru, pretože obsahuje zahriatu krv, ktorá má hnedú farbu). Modifikovaný (selektívny) čokoládový agar, ktorý sa bežne používa je Thayerov-Martinov agar. Kolónie sú oxidáza-pozitívne (t.j. produkujú cytochrómoxidázu), čo sa prejaví tým, že po preliatí platne farbičkou, kolónie pri oxidácii zmenia farbu. N. gonorrhoeae („gonokoky“) N. gonorrhoeae (obrázok 20 a 21), nachádzajúca sa len u človeka, je etiologickým agensom kvapavky, druhej najčastejšej pohlavnej infekcie. Mikroorganizmus často vedie k výskytu množstva polymorfonukleárnych buniek. Náter (17, 18, 19) môže obsahovať gramnegatívne koky v bunkách. Napriek tomu základom pre definitívnu diagnózu je kultivácia. Bežnou charakteristikou diseminovanej gonokokovej choroby je artritída. Hoci je bežne považovaná za formu hnisavej artritídy, v mnohých prípadoch sa nepodarí izolácia gonokokov z kĺbu (t.j. môže ísť o pôvodom reaktívnu artritídu). Dermatitída je bežná. Penicilínová terapia je stále vo väčšine prípadov účinná. Napriek tomu sa bežne vyskytujú rezistentné kmene (produkujúce betalaktamázy), a preto sa odporúča pre všetky gonokokové infekcie alternatívna liečba. Táto zahŕňa ceftriaxon (betalaktamáza-rezistentný cefalosporín). Neexistuje vakcína, pretože kmene sú veľmi variabilné pokiaľ ide o vonkajšie antigény (antigény vonkajšej membrány aj pilusov). Obidvoje súvisia s prvotnou adhéziou mikroorganizmu na genitálny epitel. IgA proteázy (produkované baktériou N. meningitidis) sú účinné pri úspešnej kolonizácii. Ako pri mnohých iných bakteriálnych infekciách, aj tu sa predpokladá účasť lipopolysacharidu a peptidoglykánu pri vzniku tkanivového poškodenia. Exotoxíny nezohrávajú v patogenéze dôležitú úlohu.
|
|||||||
|
|
|
|||||||
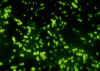 Obrázok 22 Neisseria meningitidis, skupina C, v likvore.
Obrázok 22 Neisseria meningitidis, skupina C, v likvore.
CDC/Dr. M.S. Mitchell
|
N. meningitidis („meningokok“) Tento mikroorganizmus (obrázky 22 a 23) sa vyskytuje len u človeka. Vo väčšine prípadov ide o sporadické výskyty, obvykle u malých detí. Epidémie sa vyskytujú u dospelých osôb žijúcich v spoločných priestoroch a preľudnených podmienkach (napríklad vo vojenských kasárňach). Prvotná infekcia horných dýchacích ciest (zahŕňajúca väzbu prostredníctvom pilusov) vedie k invázii do krvného riečiska a odtiaľ do mozgu. V skutočnosti je to druhá najčastejšia príčina meningitíd (pneumokoky sú na prvom mieste). Je obvykle fatálna, pokiaľ sa nezačne liečiť. Na antibiotiká odpovedá dobre. Veľmi dôležitá je rýchla diagnostika. Mikroorganizmus je často detegovateľný v cerebrospinálnom moku (gramnegatívne diplokoky v polymorfonukleárnych bunkách) alebo sa identifikuje dôkazom antigénov. Kultivácia na Thayerov-Martinovom (alebo podobnom) agare je základom pre definitívnu diagnózu. Liekom voľby je penicilín. Meningokoky sú antigénne odlišné a môžu byť sérotypizované antikapsulárnymi protilátkami. Puzdro je dôležitý faktorom v patogenéze umožňujúce inhibíciu fagocytózy. Dostupná je vakcína proti týmto puzdrovým antigénom. Účinná imunizácia proti najčastejšej skupine B nie je k dispozícii. Nepatogénne druhy, ktoré sú morfologicky podobné patogénnym baktériám z rodu Neisseria, sú súčasťou normálnej flóry orofaryngu. Je ale možné jasne ich odlíšiť od patogénnych. Môžu spôsobiť oportúnne ľudské ochorenia (vrátane pneumónie).
|
|||||||
|
||||||||