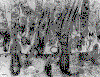|
x |
x |
|
 |
 |
|
INFEKČNÉ CHOROBY |
BAKTERIOLÓGIA |
IMUNOLÓGIA |
MYKOLOGIA |
PARAZITOLÓGIA |
VIROLÓGIA |
|
|
 |
UNIVERZITA KOMENSKÉHO V
BRATISLAVE
JESSENIOVA LEKÁRSKA FAKULTA V MARTINE
Ústav mikrobiológie a imunológie
Sklabinská 26 , 036 01 Martin
|
 |
BAKTERIOLÓGIA
– KAPITOLA DEVäTNÁSŤ
MYKOPLAZMY A UREAPLAZMY
Dr. Gene Mayer
Department of Pathology, Microbiology and Immunology
University of South Carolina School of Medicine
Columbia, South Carolina
Překlad: Elena Novakova,
MD, PhD
Institute of Microbiology and Immunology
Jessenius Faculty of Medicine in Martin
Comenius University in Bratislava
|
|
|
|
ŠPANIELČINA |
|
ANGLIČTINA |
|
ALBÁNČINA |
|
HĽADAJ |
|
|
Dajte vedieť, čo si myslíte
SPATNÁ VAZBA |
|
|

 |
|
Logo image © Jeffrey
Nelson, Rush University, Chicago, Illinois and
The MicrobeLibrary |
|
CIEĽ VÝUČBY
Popísať morfologické a fyziologické charakteristiky mykoplaziem
Prebrať patogenézu mykoplazmových infekcií
Popísať klinické syndrómy súvisiace s infekciou a epidemiológiu,
diagnostiku a liečbu mykoplazmových infekcií.
|
Čeľaď
Mycoplasmataceae obsahuje dva rody, ktoré infikujú ľudí:
Mycoplasma a Ureaplasma, ktoré sa obvykle označujú spoločne ako
mykoplazmy. Hoci existuje mnoho druhov mykoplaziem, len štyri sú považované
za ľudské patogény; Mycoplasma pneumoniae, Mycoplasma hominis, Mycoplasma
genitalium a Ureaplasma urealyticum. Existujú aj iné druhy, ktoré
boli izolované u ľudí, ich úloha pri vyvolaní ochorenia však nie je jasná.
Ochorenia spôsobené M. pneumoniae, M. hominis, M. genitalium a U.
urealyticum sú prezentované v tabuľke 1 (Upravené podľa: Murray, et
al., Medical Microbiology 3. vyd., tab. 42-1).
|
Tabuľka 1 |
|
Mikroorganizmus |
Ochorenie |
|
M. pneumoniae |
Ochorenie horných dýchacích ciest, tracheobronchitída, atypická
pneumónia |
|
M. hominis |
Pyelonefritída, zápalové ochorenie panvy, popôrodná horúčka
|
|
M. genitalium |
NGU negonokoková uretritída |
|
U. urealyticum |
NGU negonokoková uretritída |
|
|
KĽÚČOVÉ SLOVÁ
T-Kmene
"Volské oko" - kolónie
P1 adhezín
Primárna atypická penumónia
Chodiaca pneumónia
Chladové aglutiníny |
Morfológia a fyziológia
Mykoplazmy sú najmenšie voľne žijúce baktérie. Ich veľkosť sa pohybuje od
0,2 – 0,8 mm,
a preto môžu prejsť cez niektoré filtre používané na odstránenie baktérií.
Majú najmenší genóm. V dôsledku toho nemajú veľa metabolických dráh
a vyžadujú komplexné médiá na izoláciu. Mykoplazmy sú fakultatívne anaeróbne
baktérie, s výnimkou M. pneumoniae, ktorá je striktne aeróbna.
Charakteristickou črtou, ktorá odlišuje mykoplazmy od iných baktérií, je
neprítomnosť bunkovej steny. Môžu teda vytvárať rôzne tvary, vrátane
guľatého, hruškovitého a dokonca aj vláknitého.
Mykoplazmy rastú pomaly binárnym delení a vytvárajú kolónie vzhľadu
"volského oka" na agarovej platni. Kolónie M. pneumoniae majú
granulárny vzhľad. Vďaka pomalému rastu mykoplaziem, môže trvať až 3 týždne,
kým sa vytvoria kolónie, ktoré sú obvykle veľmi malé. Kolónie rodu
Ureaplasma sú extrémne malé a nazývajú sa preto aj ako T-kmene (tiny –
jemný).
|
|
 Obrázok 1
Transmisná elektrónová mikroskopia – fotografie špecializovaných
povrchových organel – výbežkov, ktoré majú vlastnosti podporujúce
adherenciu na bunky u baktérie M. pneumoniae. Znázorňujú a)
trupovú štruktúru, b) nahromadenie proteínov slúžiacich na adherenciu
(P1, B, C, P30) na výbežku vďaka imunoznačeniu feritínom a koloidným
zlatom a štúdií skríženej väzby a c) Triton X-100-rezistentná štruktúra,
podobná cytoskeletu, štruktúra so zjavnými vláknami.
Obrázok 1
Transmisná elektrónová mikroskopia – fotografie špecializovaných
povrchových organel – výbežkov, ktoré majú vlastnosti podporujúce
adherenciu na bunky u baktérie M. pneumoniae. Znázorňujú a)
trupovú štruktúru, b) nahromadenie proteínov slúžiacich na adherenciu
(P1, B, C, P30) na výbežku vďaka imunoznačeniu feritínom a koloidným
zlatom a štúdií skríženej väzby a c) Triton X-100-rezistentná štruktúra,
podobná cytoskeletu, štruktúra so zjavnými vláknami.
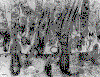 Transmisná elektrónová mikroskopia – fotografia prstencov trachey
škrečka infikovaného baktériou M. pneumoniae. Všimnite si
orientáciu mykoplaziem cez špecializované výbežky, ktoré dovoľujú úzky
vzťah s respiračným epitelom. M, mycoplasma; m, microvillus; C, cilia.
Transmisná elektrónová mikroskopia – fotografia prstencov trachey
škrečka infikovaného baktériou M. pneumoniae. Všimnite si
orientáciu mykoplaziem cez špecializované výbežky, ktoré dovoľujú úzky
vzťah s respiračným epitelom. M, mycoplasma; m, microvillus; C, cilia.
Obidva obrázky použité s dovolením.
Od Baseman a Tully,
Emergentné infekčné choroby 3
|
Všetky
mykoplazmy si na rast a syntézu membrán vyžadujú steroly. Je možné
diferencovať tri druhy podľa ich schopnosti metabolizovať glukózu (M.
pneumoniae), arginín (M. hominis) alebo ureu (U. urealyticum).
Štvrtým druhom je M. genitalium, ktorý je veľmi ťažké kultivovať.
Patogenéza
Faktory adherencie
Mykoplazmy sú extracelulárne patogény, ktoré adherujú
na epitelové bunkové povrchy. Adherenčné proteíny sú tak jednými z hlavných
virulentných faktorov. Adherenčné proteíny M. pneumoniae boli
identifikované ako 168 kD proteín nazývaný P1. P1 adhezín sa lokalizuje na
špičke bakteriálnych buniek a viaže sa na zvyšky kyseliny sialovej na
hostiteľských bunkách (obrázok 1).
Podstata adhezínov u iných rodov nebola určená. Kolonizácia respiračného
traktu baktériou M. pneumoniae má za následok zastavenie pohybu
riasiniek. Prirodzené čistiace mechanizmy dýchacích ciest nie sú prítomné,
čo vedie ku kontaminácii traktu a k vyvolaniu suchého kašľa.
Toxické metabolické produkty
Úzka súvislosť medzi mykoplazmami
a hostiteľskými bunkami poskytuje prostredie, v ktorom sa toxické
metabolické produkty akumulujú a poškodzujú hostiteľské tkanivá (obrázok 1).
Peroxid vodíka aj superoxid, ktoré sú produktami metabolizmu mykoplaziem, sú
významné v patogenéze, pretože v infikovanom tkanive hostiteľa boli objavené
oxidované lipidy. Okrem toho mykoplazmy inhibujú
katalázu
hostiteľských buniek, čím sa zvyšuje koncentrácia peroxidu.
Imunopatogenéza
Mykoplazmy môžu aktivovať makrofágy a stimulovať produkciu
cytokínov a aktiváciu lymfocytov (M. pneumoniae je považovaná za
superantigén). Predpokladá sa, že aj hostiteľské faktory prispievajú
k patogenéze. Experimentálny dôkaz na zvieratách podporuje tieto
predpoklady. Odstránenie funkcie týmusu pred infekciou baktériou M.
pneumoniae pôsobí preventívne na vývoj zápalu pľúc a u zvierat,
u ktorých dôjde k obnoveniu funkcie týmusu, sa vyvinie pneumónia rýchlejšie.
Epidemiologické údaje u ľudí poukazujú, že sú potrebné opakované infekcie
predtým ako sa vyvinie klinické ochorenie, čo poukazuje tiež na úlohu
hostiteľských faktorov v patogenéze. Väčšina detí sa infikuje vo veku 2 - 5
rokov, ale ochorenie je najčastejšie u 5-15 ročných.
|
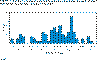 Získaná pneumónia spôsobená baktériou Mycoplasma pneumoniae
-Colorado, 2000
Získaná pneumónia spôsobená baktériou Mycoplasma pneumoniae
-Colorado, 2000
 Infekcie detí mladších ako 15 rokov v Seattle v rokoch 1969 a 1975
(Od: Foy, J Infect Dis. 139, 681, 1979).
Infekcie detí mladších ako 15 rokov v Seattle v rokoch 1969 a 1975
(Od: Foy, J Infect Dis. 139, 681, 1979).
Obrázok 2
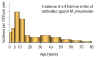 Titre protilátok v rôznych vekových skupinách. Protilátky proti baktérii
Mycoplasma pneumoniae ukazujú, že pneumónie spôsobené týmto
mikroorganizmom sú najčastejšie vo vekovej skupine 5-15 rokov
Titre protilátok v rôznych vekových skupinách. Protilátky proti baktérii
Mycoplasma pneumoniae ukazujú, že pneumónie spôsobené týmto
mikroorganizmom sú najčastejšie vo vekovej skupine 5-15 rokov
(Foy,
J Infect Dis. 139, 681, 1979).
Obrázok 3 |
M. pneumoniae
Epidemiológia
Pneumónia spôsobená baktériou
M. pneumoniae sa
vyskytuje na celom svete a nie je zaznamenaný významný sezónny výskyt.
Epidémie sa vyskytujú každé 4 - 8 rokov (obrázok 2).
Toto
ochorenie sa šíri úzkym kontaktom aerosolom kvapôčiek, ktoré sa ľahko šíria
v exponovaných populáciách (napr. rodiny, škola, kasárne). Ochorenie je
primárne u mladých (5 - 15 ročných – obrázok 3)
Klinický obraz
Najčastejším klinickým obrazom pri infekcii baktériou
M.
pneumoniae je tracheobronchitída, ktorá sa nájde u 70 - 80 % infekcií.
Približne u jednej tretiny infikovaných sa vyvinie pneumónia, ktorá je
obvykle mierna, ale dlhotrvajúca. Pneumónia spôsobená týmto agensom sa
označuje ako „primárna atypická pneumónia“ a „chodiaca pneumónia“. Klinický
priebeh ochorenia je znázornený na obrázku 4.
Inkubačný čas po infekcii je približne 2 - 3 týždne, počas ktorých sa
postupne vyvinie horúčka, bolesť hlavy a nevoľnosť. Tieto symptómy môžu byť
sprevádzané pretrvávajúcim neproduktívnym kašľom. Respiračné symptómy sa
objavujú o niečo neskôr a pretrvávajú viacero týždňov. Pri pneumónii
spôsobenej baktériou M. pneumoniae sa na rtg vyšetrení ukážu známky
pneumónie skôr ako sa prejavia klinické respiračné príznaky. Mikroorganizmus
je možné vykultivovať zo
spúta
skôr ako sa vyskytnú symptómy a aj v priebehu ochorenia. Ochorenie je
zdĺhavé, ale len zriedkavo fatálne. Ochorenie je potrebné oddiferencovať od
ostatných „atypických“ pneumónií.
Imunita
V boji s infekciou zohrávajú úlohu aktivácia komplementu
alternatívnou cestou a fagocytujúce bunky. Ďalším postupom infekcie majú
úlohu pri zvládaní infekcie protilátky, a to predovšetkým IgA protilátky.
Vývoj hypersenzitivity oneskoreného typu súvisí so závažnosťou priebehu, čo
podporuje predpoklad, že patogenéza je vlastne aspoň čiastočne
imunopatogénna.
Laboratórna diagnostika
V počiatočných štádiách infekcie musí byť
diagnostika založená na klinickom obraze. Postupným rozvojom infekcie sú
k dispozícii aj viaceré laboratórne testy.
Mikroskopia
Nie je obzvlášť užitočná, pretože baktéria nemá bunkovú stenu.
Môže však vylúčiť možnosť iných patogénov.
Kultivácia
Spútum (obvykle veľmi málo) alebo výplach z hrdla je
potrebné poslať do laboratória v špeciálnom transportnom médiu. Pozitívna
identifikácia je k dispozícii o 2 - 3 týždne. Na stanovenie definitívnej
diagnózy akútneho ochorenia je potrebná kultivácia.
|
|
|
 Obrázok 4
Obrázok 4 |
Sérológia
Komplementfixačná reakcia
Existuje dobrý komplementfixačný test, ktorý má
dostatočnú citlivosť aj špecificitu. Ale titre dosahujú vrchol až 4 - 6 týždňov
po infekcii (obrázok 4). Štvornásobný vzostup titra je dôkazom nedávnej
infekcie. Keďže protilátky môžu perzistovať až 1 rok, pretrvávajúce vysoké titre
nemusia poukazovať na prebiehajúcu infekciu.
Chladové
aglutiníny
Približne 34 - 68 % pacientov s infekciou M. pneumoniae si
vytvorí chladové aglutiníny. Sú to protilátky, ktoré aglutinujú ľudské
erytrocyty pri 41°C, ale nie pri 37°C. Antigén, proti ktorému sú protilátky
nasmerované je I antigén. Tieto protilátky sa objavujú skôr ako
komplementfixačné protilátky a rýchlejšie vymiznú (obrázok 4). Chladové
aglutiníny nie sú špecifické pre infekciu spôsobenú M. pneumoniae, môžu
sa tiež objaviť pri iných infekciách a iných chorobách (napr. pri infekčnej
mononukleóze, chrípkovej infekcii, ochorení z chladových aglutinínov,
leukémii). Ale ak sú prítomné u pacienta so známkami infekcie M. pneumoniae,
je možné stanoviť diagnózu.
ELISA
Existujú nové ELISA testy na stanovenie IgM, ktoré sa používajú na stanovenie
akútnej diagnózy. Sú citlivé a špecifické.
Liečba a
prevencia
Mykoplazmy nemajú bunkovú stenu, preto penicilíny a cefalosporíny
nie sú účinné v liečbe. Antibiotiká voľby sú tetracyklínové antibiotiká (u
dospelých) alebo makrolidy – erytromycín a iné. Prevencia je problematická,
kvôli dlhému priebehu ochorenia. Je ťažké izolovať pacientov a vyhnúť sa
blízkemu kontaktu počas dlhej doby. Vakcína nie je k dispozícii.
|
| |
M. hominis a U. urealyticum
Klinické príznaky
M. hominis súvisí s
pyelonefritídou,
zápalovým ochorením panvy a puerperálnou horúčkou. U. urealyticum
spôsobuje negonokokovú uretritídu.
Epidemiológia
Kolonizácia baktériami M. hominis a
U. urealyticum
sa môžu vyskytnúť počas pôrodu, ale vo väčšine prípadov sa infekcia
rezorbuje. Len u malého počtu prípadov kolonizácia pretrváva. U sexuálne
aktívnych ľudí sa percento kolonizovaných zvyšuje. Približne 15 % je
kolonizovaných baktériou M. hominis a 45 – 75 % baktériou U.
urealyticum. Nosiči sú asymptomatickí, ale mikroorganizmy môžu byť
oportúnnymi patogénmi.
Laboratórna diagnostika
Uskutočňuje sa kultivačne, identifikujú sa na
základe biochemickej aktivity a citlivosti na ATB.
Liečba a prevencia
Mykoplazmy nemajú bunkovú stenu, penicilíny
a cefalosporíny sú neúčinné. Antibiotikami voľby sú tetracyklíny (u
dospelých) a erytromycín (makrolidy). Preventívnymi opatreniami sú sexuálna
hygiena a bariérová ochrana.
|
|
|
 Návrat do sekcie Bakteriológia Microbiology and Immunology On-line
Návrat do sekcie Bakteriológia Microbiology and Immunology On-line
Táto strana bola naposledy zmenená
Stránku spravuje
Richard Hunt
|

 Získaná pneumónia spôsobená baktériou Mycoplasma pneumoniae
-Colorado, 2000
Získaná pneumónia spôsobená baktériou Mycoplasma pneumoniae
-Colorado, 2000
 Obrázok 4
Obrázok 4