|
x |
x |
|
 |
 |
|
INFECTIOUS
DISEASE |
BAKTERIYOLOJİ |
IMMUNOLOGY |
MYCOLOGY |
PARASITOLOGY |
VIROLOGY |
|
|
BAKTERIYOLOJİ – BÖLÜM ONYEDİ
ZOONOZLAR
LISTERIA, FRANCISELLA, BRUCELLA, BACILLUS, YERSINIA VE ERYSIPELOTHRIX
Dr Abdul Ghaffar
Professor Emeritus
University of South Carolina School of Medicine
Çeviren.
Prof. Dr. Mustafa Demirci
İzmir Katip Çelebi Üniversitesi, Tıp Fakültesi
|
|
ENGLISH |
|
ALBANIAN |
|
SPANISH |
|
Let us know what you think
FEEDBACK |
|
SEARCH |
|
|
|
|
|
|
|

 |
|
Logo image © Jeffrey
Nelson, Rush University, Chicago, Illinois and
The MicrobeLibrary |
|
|
|
 Arnold Boecklin: The Plague (Veba) 1898. Ahşab üzerine boya.
Kunstmuseum, Basel
Arnold Boecklin: The Plague (Veba) 1898. Ahşab üzerine boya.
Kunstmuseum, Basel |
|
ÖĞRETİM HEDEFLERİ
Organizmaların genel morfolojisi ve fizyolojisini bilmek
Epidemiyoloji ve klinik belirtileri bilmek
Patogenezin mekanizmalarını anlamak
Tanı, tedavi ve önleyici prosedürleri bilmek
|
Zoonozlar temelde enfekte hayvan topluluklarıyla doğrudan ya da
dolaylı temas sonucu insanlara bulaşan hayvan hastalıkları anlamına gelir.
BRUSELLOZ
Morfoloji ve fizyolojisi
Brucella Gram-negatif, hareketsiz, kokobasil görünümdedir.
Bu bakteriler zorunlu aerobdurlar ve kanlı agarda çok yavaş (nazlı) ürerler.
Konakta, fakültatif hücre içi patojenler olarak yaşarlar.
Epidemiyoloji
Bruselloz öncelikle hayvanların hastalığıdır ve bir şeker
olan eritritol’den zengin (meme, rahim, epididim, v.b.) organları etkiler.
Organizma bu hayvan organlarında lokalizedir ve bunlarla ilişkili olarak
mastit, kısırlık, sterilite ve düşük gibi durumlara neden olurlar. Ayrıca,
asemptomatik olarakta hastalık geçirilebilir. Enfekte hayvanlar ile yakın
temas içinde olan insanlar (mezbaha işçileri, veterinerler, çiftçiler, süt
işçileri) dalgalı ateş (Malta humması) gelişme riski altındadırlar. Dünya
çapında insidans 500.000 olarak tahmin edilmektedir, ancak her yıl Amerika
Birleşik Devletleri'nde görülen bruselloz 100 ila 200 vaka arasındadır.
insanları enfekte ettiği bilinen Brucella türleri;
Balinalardan farelere kadar birçok hayvanı enfekte edebilen
farklı Brucella türleri vardır
Bruselloz büyük ölçüde hayvanların aşılanmasından dolayı bir
çok gelişmiş ülkede eradike edilmiş olmasına rağmen, birçok az gelişmiş ve
gelişmekte olan ülkede halen devam etmektedir.
Brucella enfeksiyonu riskinin yüksek olduğu alanlar
şunlardır:
|
|
|
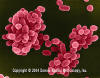 Brucella abortus - Gram-negatif,
kokobasil prokaryot; eritritol varlığında (plasentada üretilen) hızlı
büyümesi nedeniyle sığırlarda spontan abortusa neden olur. SEM x 29.650 ©
Dennis Kunkel Mikroskopi, Inc. izni ile kullanılmıştır
Brucella abortus - Gram-negatif,
kokobasil prokaryot; eritritol varlığında (plasentada üretilen) hızlı
büyümesi nedeniyle sığırlarda spontan abortusa neden olur. SEM x 29.650 ©
Dennis Kunkel Mikroskopi, Inc. izni ile kullanılmıştır
 Brucella spp. kötü boyanana, küçük gram-negatif kokobasil (0.5-0.7
x 0,6-1,5 mikrometre) ve çoğunlukla tek tek hücreler olarak ve "ince kum"
gibi görülür. CDC
Brucella spp. kötü boyanana, küçük gram-negatif kokobasil (0.5-0.7
x 0,6-1,5 mikrometre) ve çoğunlukla tek tek hücreler olarak ve "ince kum"
gibi görülür. CDC
 Brucella spp. Koloni özellikleri: A. nazlı, 24 saatte genellikle
görünmez. B. çoğu standart laboratuvar besiyerinde (ör. koyun kanlı,
çikolata ve triptik soya agar) yavaş ürer. İğneucu gibi, düzgün, saydam,
48 saatte non-hemolitik. CDC
Brucella spp. Koloni özellikleri: A. nazlı, 24 saatte genellikle
görünmez. B. çoğu standart laboratuvar besiyerinde (ör. koyun kanlı,
çikolata ve triptik soya agar) yavaş ürer. İğneucu gibi, düzgün, saydam,
48 saatte non-hemolitik. CDC
 Epididimde Bruselloz. © Bristol Biyomedikal Görüntü Arşivi, Bristol
Üniversitesi. izni ile kullanılmıştır.
Epididimde Bruselloz. © Bristol Biyomedikal Görüntü Arşivi, Bristol
Üniversitesi. izni ile kullanılmıştır. |
Bulaşma
Enfeksiyon aşağıdaki durumlar ile ortaya çıkabilir:
-
Enfekte hayvanlar veya hayvansal ürünler ile doğrudan
temas
-
Pastörize edilmemiş süt, süt ürünleri (peynir dahil), az
pişmiş et gibi hayvansal ürünlerin yenmesi. Bu durum muhtemelen insan
Brucella enfeksiyonlarının en sık nedenidir ve turistler için özellikle
önemlidir.
-
Bakterilerin solunum yoluyla alınması / Bu enfekte
hayvanlarla temas veya laboratuarlarda Brucella' üreyen örnekleri ele
alan kişilerde ortaya çıkabilir.
-
Yaralar veya müköz membranlar ile giriş. Yukarıda
belirtilenlere ek olarak bu durumlar avcılarda sıklıkla oluşabilir.
Enfekte av hayvanları (CDC)'ye göre; Bison, elk, karibu, geyik, yaban
domuzu olabilir.
-
Emzirme. kişiden kişiye bulaş çok nadirdir ancak rapor
edilmiştir.
-
Cinsel aktivite. Yine çok nadirdir
-
Muhtemelen doku transplantasyonu veya organ nakli. Yine
bu durum çok nadirdir.
CDC Brucella maruz kalmış hamilelerin, perinatal dönemde profilaksi
gerekliliği açısından bir doktora gidilmesinin özellikle önemli olduğunu
belirtiyor.
Bakteriler hücre içinde çoğalabildikleri, nötrofiller ve
monositler tarafından fagosite edilirler ve bölgesel lenf bezlerine
taşınırlar. Brucella'lar lenf bezlerinde öldürülemez ve frenlenemezse,
Bakteriler septisemiyle sonuçlacak şekilde lenf bezlerinden yayılır. Bu
salınımdan sonra organizmalar, diğer lenforetiküler organlara (dalak, kemik
iliği, karaciğer, testis) göç ederler ve granülomlar ve/veya mikro apseler
oluştururlar.
Semptomlar
B. abortus ve B. canis hafif süpüratif ateşli enfeksiyona
neden olurken, B. suis lenforetiküler organ ve böbrek yıkımına yol
açabilecek daha ciddi süpüratif enfeksiyona neden olmaktadır. B. melitensis
en şiddetli uzamış, yenileyen, hastalık nedenidir. Bakteriler aşınmış deri
yoluyla, konjonktiva yoluyla, ya da orofarinksin mukoza zarları (yutma /
inhalasyon yolları) yoluyla insan vücuduna girer.
Belirtileri şunlardır:
Bruselloza bağlı ölüm nadirdir (% 3'ten az) ve genellikle
endokardit kaynaklıdır.
Patogenez
Bruselloz belirtileri, organizmanın varlığına bağlıdır ve
bulaşmadan sonra 2 - 4 hafta (bazen 2 ay) içinde görünür. B. abortus
fagolisozom içindeyken 5'-guanin ve adenin salgılarki bu maddeler;
peroksidaz içeren granüllerin degranülasyonunu inhibe ederek, bakteri
öldürücü miyeloperoksidaz-peroksit halojenür sistemini inhibe eder.
Bakterilerin hücre içi kalıcılığının devam etmesi, retiküloendotelyal sistem
organlarında granülom oluşumuyla ve dokularda sıklıkla tip-IV aşırı
duyarlılık reaksiyonları aracılı hasara yol açar.
Tanı
Tanı; uzun süreli (en az bir hafta) dalgalı ateş, kas ağrısı, eklem ağrısı
ve enfekte ürünle maruz kalma tarihi (hayvan ya da enfekte olmuş
hayvanlardan işlenmemiş yiyecek tüketimi ile ilişkili) varlığına dayanır.
Kesin tanı, kanlı zenginleştirilmiş besiyerinde kan örneklerinin kültüre
edilmesiyle yapılabilir. Bakteriler (nazlı ürerler) çok yavaş (kan
kültüründe 4 ila 6 hafta) ürerler. B. abortus %5 CO2 ortamda daha iyi büyür,
(diğer Brucella türleri etkilenmez). Kanlı agarda üreyen bakteriler beyaz
parlayan koloniler oluştururlar. Seroloji tanıyı doğrulamak için ayrıca
kullanılabilir.
Korunma ve Tedavi
İnsan Brucella enfeksiyonlarını tedavi etmek için streptomisin veya
tetrasiklin ile birlikte, rifampin veya doksisiklin ile uzun süreli (6 ila 8
haftalık) tedavisi kullanılır.
Kontrol önlemleri hayvanların aşılanması ve enfekte
materyalden kaçınma sayılabilir.
|
|
|
|
 Dr. Alexandre Yersin, Ulusal karantina istasyonu önünde, Şangay istasyonu,
1936
Dr. Alexandre Yersin, Ulusal karantina istasyonu önünde, Şangay istasyonu,
1936
 Veba’nın dünyada dağılımı 1998 CDC
Veba’nın dünyada dağılımı 1998 CDC
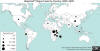
Veba’nın dünyada dağılımı 2000-2009
CDC
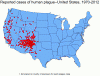
Ülkeler bazında ABD’de veba dağılımı 1970-2012
CDC
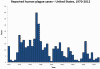
ABD’de yıllar bazında veba vakaları. 1970-2012
CDC
 Yersinia pestis- basil prokaryot (bölünüyor); bubonik veba etkeni (SEM
x20,800) ©Dennis Kunkel Microscopy, Inc. İzni ile kullanılmıştır.
Yersinia pestis- basil prokaryot (bölünüyor); bubonik veba etkeni (SEM
x20,800) ©Dennis Kunkel Microscopy, Inc. İzni ile kullanılmıştır.
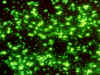 Yersinia pestis. Floresans antikor tanımlama. CDC
Yersinia pestis. Floresans antikor tanımlama. CDC
|
VEBA
Veba, Yersinia pestis'in neden olduğu ve orta çağlardan beri kara ölüm
olarak bilinen bir hastalıktır. Bu adlandırma sıklıkla vücudun çeşitli
bölgelerinin kararması ve gangrene neden olmasındandır. Ayrıca kılcal
damarlardaki kırılganlık nedeniyle derideki kanamalar siyah lekelerle
sonuçlanır.
Morfoloji ve fizyoloji
Yersinia pestis, pleomorfik, Gram-negatif, bipolar boyanan,
fakültatif aerobik, hareketsiz basildir. Fakültatif hücre içi parazittir.
Üreme için optimum sıcaklık 28 C derecedir.
Epidemiyoloji, bulaşma ve
semptomlar
Veba salgınının belgelenen üç pandemisi (kara ölüm) milyonlarca
insanın yüzlercesinin ölümünden sorumlu olmuştur. Bugün. sporadik
enfeksiyonlar hâlâ devam etmektedir. ABD'de hayvan (zoonoz) vebası,
genellikle küçük kemirgenlerde ve bu kemirgenlerden beslenen etoburlarda,
batı devletlerinin bir kaçında görülmektedir. Amerika Birleşik
Devletleri'nde vebanın son kentsel salgını 1924/25 yılında meydana geldi.
1994 yılında Hindistan'da veba salgını görüldü. Her iki durumda da
fareler vektör idi.
Sporadik veba hala kırsal bölgelerde Amerika Birleşik Devletleri'nde
görülebilir. Enfekte hayvanlar şunlardır:
- sincap (kaya ve toprak)
- ağaç fareleri
- yabani köpekler
- fareler
- çizgili sincaplar
- kurtlar
- tavşanlar
- Ayrıca etoburlar enfekte av hayvanı yiyerek enfekte olabilir.
Amerika Birleşik Devletleri'nde, pnomonik veba, enfekte
kemirgenlerden yedikten sonra enfekte olan enfekte kedi ile temas
sonucu son yıllarda meydana gelmiştir.
İnsanlar genellikle taşıyıcı kemirgen piresi ile enfekte olmaktadırlar.
Pireler enfekte kemirgenlerden kan emme esnasında Y. pestis
bakterilerini kazanırlar. Bakteriler kapsüllerini kaybederler ve pirenin
bağırsaklarında çoğalırlar, bu çoğalma sonucu kısmen proventrikulus
tıkanır. Pireler insan vücüdunda beslendiği zaman, bu yaraya
organizmaları kusarak bulaştırırlar.
İnsanlar ayrıca enfekte olmuş hayvanlarla veya enfekte hayvanların
etlerinin işlenmesi için elle temas gibi, diğer yöntemlerle de enfekte
olabilirler. Bu genellikle bubonik veya septisemik vebayla sonuçlanır.
Veba ayrıca, pnomonik vebalı bir kişinin (veya ev kedisinin)
hapşırmasıyla da, öksürük aerosolleriyle de bulaşabilir.
Kapsülü olmayan organizmalar topluca nötrofiller tarafından fagosite
edilerler ve imha edilirler. Ancak, histiyositler tarafından alınan
birkaç bakteri öldürülmekten kurtulur ve kapsüllerini tekrar sentez
edebilirler ve üreyebilirler. Histiyositlerden serbest kalan
kapsüllenmiş organizmalar, nötrofiller tarafından fagosite edilmeye ve
öldürülmeye dayanıklıdır. Ortaya çıkan enfeksiyon, lenf düğümlerine
yayılır ve sonuçta lenf düğümleri; sıcak, şiş. hassas ve hemorajik
olurlar, hastalığa bubonik veba adının verilmesinin karakteristiği olan
siyah şiş lenf bezleri (bubon) görülür. Saatler içinde, bakteriler dalak
karaciğer ve akciğerlere yayılarak pnömoni oluştururlar. Dolaşımda
bulunan bakteriler tüm vücutta yaygın purpurik lezyonlarla sonuçlanan,
damar içi trombüs ve yaygın damar içi pıhtılaşmaya neden olurlar. Eğer
tedavi edilmezse. enfeksiyon çok yüksek (% 90) ölüm oranına sahiptir.
Patogenezis
Y. pestis patogenezinde direk veya indirekt bir çok faktör rol oynar.
Düşük kalsiyum cevabı (lcr:low calcium
response)
Bu plazmid tarafından kodlanmış gen, organizmanın düşük bir Ca ++ (hücre
içi) ortamında üremesini sağlar. Aynı zamanda bu gen V, W ve yops (Yersinia
dış proteinleri) gibi çeşitli başka hastalık oluşturma faktörlerinin
üretimini de düzenler.
V ve W proteinleri
Plazmid tarafından kodlanan bu proteinler bakterinin hızlı üremesi
ve septisemisi ile ilişkilidir.
Yops
Plazmid tarafından kodlanan ve 11 proteinden oluşan bir grup protein
temelde kemirgenlerin patogenezinde sitotoksisite, fagositlerin göç
ve yutma fonksiyonunun ve trombosit agregasyonunun önlenmesinden
sorumludur.
Zarf (F-1) antijeni
Bu memeli konakta 37 C derecede çokca eksprese edilen, ancak
pirelerde edilmeyen ve antifogositik olan protein-polisakarit
kompleksidir.
Koagülaz ve Plazminojen aktivatör
Bunların her ikisi de plazmidle kodlanmış proteinlerdir. Koagülaz
mikro trombüs oluşumundan sorumludur ve plazminojen aktivatör
organizmanın yayılmasını teşvik eder. Ayrıca bakteriyel yüzey
üzerinde C3b'yi yokederek fagositozu zayıflatır.
|
|
|
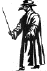
 Veba takım elbisesi. Gaga veba kurbanlarının
kokusunu ortadan kaldırmak için güzel kokulu yağlar ve sirke ile doluydu.
1300'lü yıllarda hekimler veba nedenini bilmemesine rağmen, takım elbise,
onları pire girişine karşı kapalı tutmuş ve parlak gaga yine pire girişine
engel teşkil edebileceğinden bir dereceye kadar etkili olmuş olabilir. Sol
tarafta: Ely Janis Bubonik veba, Sağda: © Bristol Biyomedikal Görüntü Arşivi,
Bristol Üniversitesi. izni ile kullanılmıştır.
Veba takım elbisesi. Gaga veba kurbanlarının
kokusunu ortadan kaldırmak için güzel kokulu yağlar ve sirke ile doluydu.
1300'lü yıllarda hekimler veba nedenini bilmemesine rağmen, takım elbise,
onları pire girişine karşı kapalı tutmuş ve parlak gaga yine pire girişine
engel teşkil edebileceğinden bir dereceye kadar etkili olmuş olabilir. Sol
tarafta: Ely Janis Bubonik veba, Sağda: © Bristol Biyomedikal Görüntü Arşivi,
Bristol Üniversitesi. izni ile kullanılmıştır. |
Tanı Tanı
bubonların (şişmiş lenf bezleri) görünümüne dayanmaktadır. Tanı lenf
nodu aspirat kültürü ile teyit edilir. Son derece bulaşıcı olduğu için
numune alımında ilave önlemler alınmalıdır. Pnomonik ve septisemik veba
salgını durumlarında bariz belirtiler olabilir.
Korunma ve Tedavi Bu
ciddi hastalık için hastanede yatış ve sıkı izolasyon kuralları gerekir
ama kolay tedavi edilebilen hastalıktır.
Streptomisin ve gentamisin son derece etkilidir. Bununla birlikte diğer
etkili antibiyotikler; tetrasiklin, florokinolonlar ve kloramfenikol
sayılabilir. En son yayınlanan CDC önerileri için buraya gidin.
Etkili bir formalinle-öldürülmüş aşı mevcuttur, ancak sadece yüksek
risk altındaki kişiler için tavsiye edilir. Hastalıkta uluslararası
karantina önlemleri alınması ve vakaların rapor edilmesi zorunludur.
Kentsel veba'nın kontrolü, pireler ve kemirgenlerin kontrolü üzerine
kuruludur. Vebanın
semptomlarının ve tiplerinin bir özeti
Bubonik veba
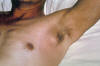 |
Bir veba hastasında, aksiler bubon ve
ödem CDC/Margaret Parsons, Dr. Karl F. Meyer |
Bu genellikle enfekte pireler tarafından ısırılma sonucu olarak
ortaya çıkar. Isırılma bölgesine yakın lenf bezleri bakterilerin
çoğalmasının bir göstergesi olarak şişer. Daha sonra vücudun diğer
bölümlerine yayılabilir.
Bubonik vebanın semptomları
Ani başlangıçlı;
- Ateş
- Başağrısı
- Halsizlik
- Bubon oluşumu (büyümüş hassas lenf bezleri). Bak aşağıya
Pnömonik vaba
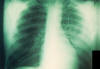 |
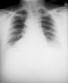
Yersinia pesdis'in yol açtığı
pnomonik veba hastasının sol tarafında daha belirgin
olmak üzere, her iki akciğerin enfeksiyonunu gösteren
ön-arka akciğer grafisi. CDC/ Dr. Jack Poland |
Bu çoğunlukla enfekte olmuş bir hasta veya hayvan aerosollerinin
inhalasyonu sonucudur. Aynı zamanda tedavi edilmeyen diğer
şekillerde veba salgınlarında bakterilerin akciğerlere yayılması
sonucu olarak da gelişebilir. Vebanın kolayca yayılabilen en ciddi
formudur.
Pnömonik vebanın semptomları
- Ateş
- Başağrısı
- Halsizlik
- Pnömoni (göğüs ağrısı, bazen sulu veya kanlı mukuslu
öksürük, nefes darlığı)
Septisemik veba
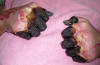 |
Mahallesinde, hem enfekte bir kedi,
hemde ölü bir fare ile temas ettikten sonra
parmaklarının kangrenöz durumu siyah ölü parmaklara
dönüşen ve mumyalanmış gibi olan, veba bakterisi,
Yersinia pestis tarafından enfekte olan 59 yaşındaki
adamın elleri.
Temasdan iki gün sonra hastada ateş ve kas ağrısı
gelişti ve ertesi gün o sol aksiller bubon gelişti. İlk
maruz kaldıktan yedi gün sonra, ağırlaştı ve çoklu organ
yetmezliği ile hastaneye başvurdu. İlk kan kültürlerinde
Gram-negatif, çift kavisli, çubuklar şeklinde Y. pestis
bakterileri üredi.
Hasta gentamisin ile tedavi edildi ve hayatta kaldı ama
el ve ayak parmaklarında hastanede nekroz gelişmiştir.
Daha sonra ellerde ve ayaklarda amputasyon gerekti. CDC
PHIL
|

|
Bubonik vebada veba bakterisinin neden olduğu şişmiş
lenf bezleri (bubonlar) CDC |
Bu hastalık enfekte pirelerin ısırığı veya enfekte hayvan ile
temas sonucu gelişir. İlk hastalık olarak veya tedavi edilmemiş veba
sonucu olabilir.
Septisemik vebanın semptomları
- Ateş
- Kırgınlık
- Halsizlik
- Karın ağrısı
- Şok
- Deride ve organlarda kanama
- Deri özellikle ekstremitelerde kara ve nekrotik olur.
|
|
|
 Erkek
Xenopsylla cheopsis
(Doğu fare pires) kan ile dolu. CDC
Erkek
Xenopsylla cheopsis
(Doğu fare pires) kan ile dolu. CDC
 Wayson boyada Yersinia pestis. Bakterilerin karakteristik emniyet
pimi görünümlerine dikkat edin. CDC
Wayson boyada Yersinia pestis. Bakterilerin karakteristik emniyet
pimi görünümlerine dikkat edin. CDC
 İnguinal bubon görülen veba hastasında semptomlar. CDC
İnguinal bubon görülen veba hastasında semptomlar. CDC
 Fetal
insan vebasında dalağın histopatolojisi - Nekroz ve Yersinia pestis.
CDC/Dr. Marshall Fox Fetal
insan vebasında dalağın histopatolojisi - Nekroz ve Yersinia pestis.
CDC/Dr. Marshall Fox
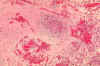 Fetal insan vebasında lenf bezi histopatolojisi – Sıvı içeren meduler nekroz
ve Yersinia pestis. CDC/Dr. Marshall Fox
Fetal insan vebasında lenf bezi histopatolojisi – Sıvı içeren meduler nekroz
ve Yersinia pestis. CDC/Dr. Marshall Fox
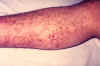 Kılcal kırılganlık veba enfeksiyonu belirtileri biridir, burada enfekte bir
hastanın ayağında belirgin. CDC
Kılcal kırılganlık veba enfeksiyonu belirtileri biridir, burada enfekte bir
hastanın ayağında belirgin. CDC
 Gangren veba salgınının belirtileri biridir ve çağlar boyunca vebaya verilen
"Kara Ölüm" teriminin kökenidir. CDC
Gangren veba salgınının belirtileri biridir ve çağlar boyunca vebaya verilen
"Kara Ölüm" teriminin kökenidir. CDC
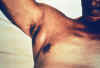 Aksiler şişmiş lenf bezi görülen bir veba hastası. CDC
Aksiler şişmiş lenf bezi görülen bir veba hastası. CDC
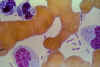 Yersinia pestis bakterilerini karanlık alan incelemesinde bipolar
uçları, veba kurbanın kanının Wright boyası ile boyanması sonucu açıkça
görülebilir
Yersinia pestis bakterilerini karanlık alan incelemesinde bipolar
uçları, veba kurbanın kanının Wright boyası ile boyanması sonucu açıkça
görülebilir
 Yersinia pestis bir çok standart laboratuar besiyerinde iyi ürer,
48-72 saat sonra, gri-beyaz, hafif sarı opak, kabarık, düzensiz "kızarmış
yumurta" morfolojisi görülür, alternatif olarak koloniler "dövülmüş bakır"
gibi parlak bir yüzeye sahip olabilir. CDC
Yersinia pestis bir çok standart laboratuar besiyerinde iyi ürer,
48-72 saat sonra, gri-beyaz, hafif sarı opak, kabarık, düzensiz "kızarmış
yumurta" morfolojisi görülür, alternatif olarak koloniler "dövülmüş bakır"
gibi parlak bir yüzeye sahip olabilir. CDC |
|
|
|
|
 Robert Koch'un orijinal anthrax basili
mikrofotografları
Robert Koch'un orijinal anthrax basili
mikrofotografları
DOD Anthrax Program
 Gram boyada anthrax
Gram boyada anthrax
DOD Anthrax Program
|
ŞARBON (ANTHRAX)
Morfoloji ve fizyoloji
Bacillus anthracis şarbon etkeni, Gram-pozitif, aerobik, spor
oluşturan büyük basildir. Sporlar ancak eski kültürde, toprakta, ölü
hayvanların doku ve eksudasında vardır, canlı hayvanların kan veya
dokularında görülmezler. Sporlar toprakta on yıldan fazla canlı kalır.
Epidemiyoloji, bulaşma ve
Semptomlar
Şarbon otçul hayvanlar için büyük bir hastalık tehlikesidir (sığır,
koyun ve daha az bir ölçüde atlar, domuzlar ve keçiler). İnsanlar deri
yoluyla; (hastalıklı hayvanlar ile doğrudan temas, derilerin endüstriyel
işlenmesi, yün, fırçalar veya kemik unu), solunum yoluyla; (Woolsorter
hastalığı) veya sindirim yoluyla; (hastalıklı hayvanların etlerinin
yetersiz pişirilme ile yenmesi sonucu) enfekte olurlar. Bu hastalık
insanlar arasında yayılmaz.
|
|
 Bacillus anthracis bağlı anthrax (kan yayması) © Bristol
Biomedical Image Archive, University of Bristol. İzni ile kullanılmıştır
Bacillus anthracis bağlı anthrax (kan yayması) © Bristol
Biomedical Image Archive, University of Bristol. İzni ile kullanılmıştır

Taramalı elektron mikrografı (SEM), 31,207X çok yüksek bir büyütme
altında, Bacillus anthracis bakteri sporları Sterne suşundan
betimlenmiştir. CDC/ Laura Rose/Janice Haney Carr
 Deri şarbonu
Deri şarbonu
DOD Anthrax Program
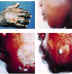 Deri şarbonu
Deri şarbonu
CDC |
-
Deri Şarbonu insan olgularının %95'den fazlasını
oluşturur. Sporlar deriden küçük bir yara ile girerler ve giriş
yerinde hızlaca çimlenerek, çoğalan vejetatif hücrelere
dönüşürler. Birkaç gün içinde küçük bir papül, veziküler şekle
dönüşür. Vezikül sonradan mavi-siyah bir ödem sıvısı ile dolar.
Bu lezyonun rüptürü ile sertce bir bölge ile çevrili, üstünde
siyah skarların ortaya çıktığı ülsere bir lezyon oluşur. Bu
lezyona malign püstül denir; ancak irin veya ağrı görülmez.
Lezyon klasik olarak eller, kol veya başta bulunur. Kana geçme
bakterinin sistemik yayılmasına yol açacaktır.
-
Akciğer şarbonu solunum yoluyla alınan B.
anthracis sporlarının alveoler makrofajlar tarafından fagosite
edilmesi ve sporların onların içinde çimlenip ve çoğalmasıyla
oluşur. Enfekte hücrelerden yayılımla hiler lenf bezi enfekte
olur ve spesifik hemorajik nekroz oluşabilir. Hastada ateş,
halsizlik, kas ağrısı, ve kuru bir öksürük ortaya çıkabilir.
Hiler lenf bezlerinden, enfeksiyon kana yayılabilir. Solunum
sıkıntısı ve siyanoz toksemisinin belirtileridirler. Hasta 24
saat içinde ölebilir. Şarbonun bu formu biyolojik harp için önem
taşımaktadır.
-
Gastrointestinal şarbon enfekte olmuş bir hayvan
etinin yenilmesi sonucu, gastrointestinal sistem içinde
basillerin çoğalması, epitelinin işgali ve mukoza ülserasyonu
ile gelişir. Mukozanın invazyonu sonrası, mezenterik lenf
düğümlerine ve kan dolaşımına yayılır. Başlangıçta, kusma, ishal
ve takiben kanlı dışkılama gelişir. Kana yayılım derin bitkinlik,
şok ve ölüm ile sonuçlanır. Sıkı kontrol önlemlerinden dolayı,
şarbonun bu formu Birleşik Devletlerde görülmez.
Gastrointestinal şarbon tedavi edilmezse hastaların büyük
çoğunluğu ölür ama antibiyotik tedavisiyle %60 hayatta kalabilir.
-
Enjeksiyon şarbonu Kuzey Amerika'da görülmemiş
olmasına karşın kuzey Avrupa'da eroin kullanıcılarında
görülmüştür. Semptomlar deri şarbonuna benzer ancak enfeksiyon
iğne girişinin yerinde derin olabilir. Bakteriler enfeksiyon
alanından, vücudun diğer bölgelerine, deri şarbonunda olduğundan
daha hızlı yayılabilir.
-
Meningeal şarbon şarbonun yukarıda bahsedilen
tüm formları beyin-omurilik sıvısı enfeksiyonu ile derin beyin
hemorajik lezyonlar ve meningeal ensefalite ilerleyebilir. Hemen
hemen her zaman ölümcüldür.
Şarbon tipleri ve semptomların
bir özeti
Deri şarbonu
Semptomlar
-
Enfeksiyon alanında kabarıklık (papül,
vezikül)
-
Kabarıklıktan sonra, kenarları kabarık,
ağrısız, merkezi siyah ülser görülür. En sık yüz, boyun,
kollar ve ellerde görülür.
 |
Deri şarbonu sağ önkol volar yüzeyinde
lezyon CDC |

|
Deri şarbonunun gelişimi CDC |
Akciğer şarbonu
Semptomlar
Gastrointestinal
şarbon
Semptomlar
Enjeksiyon şarbonu
Semptomlar
-
Ateş ve kırgınlık
-
İlaç enjeksiyon bölgesinde küçük
kabarcıklar
-
Kabarcıklardan sonra enjeksiyon yerinde
şişlik siyah merkezli ağrısız ülser
-
Enjeksiyon yerinde derin apse
|
|
CASE REPORT
Inhalation Anthrax Case
in Pennsylvania - 2006 |
| |
 Bir adamın yüzünde deri şarbonu lezyonu. CDC
Bir adamın yüzünde deri şarbonu lezyonu. CDC
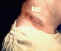 Bir adamın boynunda deri şarbonu lezyonu CDC
Bir adamın boynunda deri şarbonu lezyonu CDC
 Mukoza ve submukozada arteriyal dejenerasyon ile belirgin kanama.. CDC/Dr.
Marshall Fox
Mukoza ve submukozada arteriyal dejenerasyon ile belirgin kanama.. CDC/Dr.
Marshall Fox
 Ölümcül insan şarbonunda karaciğer
histopatolojisi. Genişlemiş sinüzoidler, nötrofil infiltrasyonu. CDC/Dr.
Marshall Fox
Ölümcül insan şarbonunda karaciğer
histopatolojisi. Genişlemiş sinüzoidler, nötrofil infiltrasyonu. CDC/Dr.
Marshall Fox
 53 yaşındaki kadın, bir keçi kıllı işleme fabrikası iplik bölümünde 10 yıl
çalışan. Sağ yanağında derı şarbonu lezyonu; 4. gün görüldüğü gibi lezyon.
CDC
53 yaşındaki kadın, bir keçi kıllı işleme fabrikası iplik bölümünde 10 yıl
çalışan. Sağ yanağında derı şarbonu lezyonu; 4. gün görüldüğü gibi lezyon.
CDC
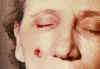 Lezyonun 5. günde görünümü CDC
Lezyonun 5. günde görünümü CDC
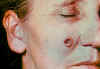 Lezyonun 6. günde görünümü CDC
Lezyonun 6. günde görünümü CDC
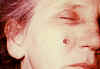 Lezyonun 8. günde görünümü CDC
Lezyonun 8. günde görünümü CDC
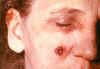 Lezyonun 11. günde görünümü CDC
Lezyonun 11. günde görünümü CDC
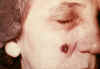 Lezyonun 13. günde görünümü CDC
Lezyonun 13. günde görünümü CDC
|
| |
| |
|
|
Patogenezis
B. anthracis virulans faktörleri belirli sayıda
ekzotoksinleri ve kapsülü içerir.
Ekzotoksin
Bir plazmid tarafından kodlanan, ısıya duyarlı, heterojen bir protein
kompleksinin 3 bileşenden oluşur:
-
Ödem Faktör (EF)
-
Letal Faktör (LF)
-
Koruyucu Antijen (PA).
İn vivo olarak, bu üç faktör (toksik etkileri için)
birbirine bağlı olarak hareket ederler. Koruyucu antijen ökaryotik
hücrelerde reseptör yüzeye bağlanır ve daha sonra, bir selüler proteaz
tarafından ikiye bölünür. PA'nin büyük C-terminal parçası reseptörüne
bağlı kalır ve endositoz ile hücreye girecek olan EF veya LF'ü bağlar.
Ödem faktörü, hücre içine girdiğinde, kalmoduline bağımlı bağlanır ve
adenilat siklaz gibi davranır. Letal faktorün fonksiyon mekanizması,
nekroz, ateş, şok ve ölüme neden sitokinlerin üretimi için makrofajların
aktivasyonudur. Bireysel olarak her üç proteinin bilinen hiçbir toksik
etkileri yoktur. Koruyucu antijene karşı gelişen antikorlar hücrelere
bağlanmasını ve EF ile LF'ün hücreye girişini engeller.
Kapsül
Kapsül, anti fagositik etkilidir ve bir plasmid tarafından kodlanan, D-glutamik
asit yapısında bir polipeptiddir. İyi bir immünojen değildir, buna
karşın herhangi bir antikor üretilse de, bu hastalığa karşı koruyucu
değildir.
Tanı
Şarbonun klinik tanısı direkt yayma incelemesi veya kültür
ile doğrulanabilir. Skar dokusu altından veziküler sıvıdan, kan, dalak veya
lenf nodu aspiratlarda yapılan yayma preparatın polikrom metilen mavisi ile
boyanmasıyla karakteristik künt uçlu pembe kapsüllü, mavi-siyah çubuklar
görülür. Negatif sonuç elde edilmesi halinde, kültür için numune kanlı agar
plakalarına ekim yapılarak izlenir. Kültürde organizmalar Gram-pozitif uzun
yaymadan daha ince çubuklar olarak boyanır.
Korunma ve Tedavi
Antibiyotikler
Penisilin ve kinolonlar, Siprofloksasin (Cipro) seçilecek
antibiyotiklerdir.
Anti-toxin
Toksin kompleksine karşı gelişen antikorlar nötralizandır ve koruyucudur.
Bu antibiyotikler ile kombinasyon halinde kullanılabilmektedir.
Mevcut iki aşı vardır. Biri sığır ve diğer otçul
hayvanlara, diğeri risk altındaki insanlar (bazı laboratuar çalışanları),
hayvanlarla yakın temasta olan insanlar (veterinerler) ve bazı askeri
personelde kullanım ve bağışıklık kazandırmak içindir.
|
|
|
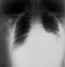 İnhalasyon şarbonu göğüs grafisinde mediastinal genişleme ve
plevral efüzyon CDC
İnhalasyon şarbonu göğüs grafisinde mediastinal genişleme ve
plevral efüzyon CDC |
| |
 Makrofajlar veya parankim hücrelerinin Listeria
monocytogenes ile enfeksiyonu
Makrofajlar veya parankim hücrelerinin Listeria
monocytogenes ile enfeksiyonu
 Listeria monocytogenes – prokaryot basil, listeriosis, menenjit ve gıda
zehirlenmesine neden olur © Dennis Kunkel Microscopy, Inc. İzni ile
kullanılmıştır
Listeria monocytogenes – prokaryot basil, listeriosis, menenjit ve gıda
zehirlenmesine neden olur © Dennis Kunkel Microscopy, Inc. İzni ile
kullanılmıştır
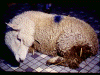
Canlı koyun: listeriosis © Bristol Biomedical Image Archive, University of
Bristol. İzni ile kullanılmıştır
 Nötrofil içinde Listeria monocytogenes organizmaları (kan yayması) ©
Bristol Biomedical Image Archive, University of Bristol. İzni ile
kullanılmıştır
Nötrofil içinde Listeria monocytogenes organizmaları (kan yayması) ©
Bristol Biomedical Image Archive, University of Bristol. İzni ile
kullanılmıştır
 Flagellalı Listeria monocytogenes bakterisinin elektron mikrografı,
Büyütme 41,250X
Flagellalı Listeria monocytogenes bakterisinin elektron mikrografı,
Büyütme 41,250X
CDC/Dr. Balasubr Swaminathan; Peggy Hayes; Elizabeth White
 Listeria bakterisinin dokuda elektron mikrografı CDC/Dr. Balasubr
Swaminathan; Peggy Hayes; Elizabeth White
Listeria bakterisinin dokuda elektron mikrografı CDC/Dr. Balasubr
Swaminathan; Peggy Hayes; Elizabeth White |
LISTERIOSIS
Listeriosis hemen hemen her zaman kirli yiyecekler yemenin neden
olduğu ciddi bir hastalıktır. Sıklıkla yeni doğan çocukları, yaşlı ve bağışıklık
sistem baskılanmış insanları ve hamile kadınları etkiler. Amerika Birleşik
Devletleri'nde her yıl yaklaşık 1.600 listeriosis vakası ve buna bağlı yaklaşık
260 ölüm vardır. 2013 yılında, listeriosis insidansı milyonda 2.6 vaka olarak
bildirilmiştir.
Morfoloji ve fizyoloji
L. monocytogenes genellikle kısa zincirler oluşturan,
fakültatif hücre içi yerleşimli, Gram-pozitif kokobasildir. Listerial LPS
olarak bilinen biyolojik ve kimyasal açıdan klasik lipopolisakaride benzer
molekül nedeniyle, Gram-pozitif organizmalardan farklıdır. Organizma renksiz
katı besiyerinde mavi-yeşil saydam koloniler ve kanlı agar plakaları
üzerinde beta hemolitik koloniler oluştururlar. Konak hücresi (makrofajlar
ve parankimal hücreler) enfekte olduğunda, organizma konak vakuollerinden (veya
fagozomdan) kaçar ve kısa aktin filamentler sayesinde kapsüllü hale geçmeden
önce konakçı hücrenin sitoplazmasında hızlı şekilde ürer. Bu filementler,
bakterinin sadece bir ucunundan uzanan uzun bir kuyruğa dönüşürler. Kuyruk,
organizmanın konakçı hücre yüzeyine ve sitoplazmaya ulaşmasına hareket ile
aracılık eder. Hücre çevresinde oluşan çıkıntılar daha sonra bakterilerin
komşu hücrelere girmesine yardımcı olan oluşumlardır. Bu çıkıntıların
hücre-hücre bulaşmasına katkılarından dolayı, organizmalar asla hücre dışı
ortama çıkmazlar ve asla hümoral antibakteriyel ajanlara (ör., antikor,
kompleman) maruz kalmazlar. L. monocytogenes kolayca aktive makrofaj
tarafından öldürülür.
Epidemiyoloji ve
Semptomlar
Listeria monocytogenes, toprak, bitki, su içinde ve
hayvanların gastrointestinal sistemi gibi her yerde bulunan bir organizmadır.
Organizmaya maruz kalma insanlarda asemptomatik düşükle sonlanabilir veya
hastalığa yol açabilir. Hastalık için fetüs, yenidoğan, kanser hastaları ve
immün sistemi baskılanmış kişiler büyük risk altındadır. Amerika Birleşik
Devletleri'nde peynir, salata (lahana), süt ve et kaynaklı salgınlar
izlenmiştir. Organizmanın 4 C derecede üreyebilmesi, bu organizmaların
buzdolabında gıdalarda çoğalmaya devam edeceği anlamına gelir. Laboratuvar
izolasyonu için soğukta zenginleştirme tekniği kullanabilir.
Listeriosis; 1) yenidoğan hastalık ve 2) yetişkin hastalığı
olarak iki biçimde kategorize edilmiştir.
Neonatal Hastalık
Yenidoğan hastalığı iki şekilde ortaya çıkabilir:
-
Erken başlangıçlı hastalık, uterusta transplasental
olarak kazanılır.
Uterusta edinilen enfeksiyon (granülomatoz infantiseptica) birden
fazla organda abse ve granüloma neden olur ve çok sık kürtaj ile
sonuçlanmaktadır.
-
Geç başlangıçlı hastalık, doğumda veya doğumdan
hemen sonra kazanılır.
Vajinal doğumdan sonra geç başlangıçlı hastalık, 2 ila 3 hafta
içinde sepsis ile sonuçlanan, menenjit veya meningo-ensefalit
şeklinde görülür.
Erişkin Hastalığı
Normal yetişkinlerde enfeksiyon, grip benzeri semptomlar ve / veya hafif
gastrointestinal rahatsızlık ile kendiliğinden iyileşebilir. Titreme ve
ateş bakteriyemi nedeniyle vardır. Hamile kadınlarda, enfeksiyon erken
doğum, prematüre doğum veya düşükle ile hayatı tehdit eden bir hastalık
oluşturabilir.
Bağışık sistemi zayıf kişilerde listeriosis menenjit
gibi ciddi hastalıklara neden olabilir. Kanserli hastalarda ve böbrek
nakli hastalarda bakteriyel menenjitin önde gelen nedenlerinden biridir.
Yaşlılarda, erken semptomlar fark edilmeyebilir ve enfeksiyon sepsisin
akut belirtilerine (yüksek ateş, hipo-tansiyon) yol açabilir.
Bakteriyeminin bir komplikasyonu endokarditdir.
Patogenezis
Listeriolizin O, streptolizin ile ilişkili, bir β-hemolizindir,
aynızamanda pnömolizin etkilidir ve virülan türlerinde üretilir. Fagositik
vakuolü bozar ve organizmanın hücreden-hücreye bulaşmasında etkilidir.
Toksin oksijene duyarlıdır ve immünojenikdir.
Tanı
Kan ve BOS monositlerinde listeriosis görüldüğünde
bildirilir. Organizma birçok laboratuvar besiyerinde üreyebilir.
Tedavi ve kontrol
Penisilin (ampisilin) tek başına ya da gentamisin ile
kombinasyon halinde etkilidir. Hücresel aracılı bağışıklık gelişir.
|
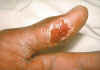 Tularemi, deri ülseri, başparmak CDC/Emory U./Dr. Sellers
Tularemi, deri ülseri, başparmak CDC/Emory U./Dr. Sellers
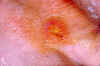 Tularemi lsağ elin dorsalinde deri lezyonu CDC/Dr. Brachman
Tularemi lsağ elin dorsalinde deri lezyonu CDC/Dr. Brachman
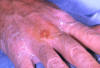
Elde tularemi CDC
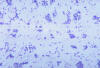 Metilen mavisi ile boyanmış Francisella tularensis bakterisi
CDC/Dr. P. B. Smithh
Metilen mavisi ile boyanmış Francisella tularensis bakterisi
CDC/Dr. P. B. Smithh
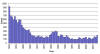 Amerika Birleşik Devletleri'nde tularemi bildirilen olgular
1950-2010 CDC
Amerika Birleşik Devletleri'nde tularemi bildirilen olgular
1950-2010 CDC
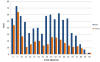 Cinsiyet ve yaş gruplarına göre
tularemi yıllık ortalama insidans hızı - Amerika Birleşik Devletleri,
2001-2010 CDC
Cinsiyet ve yaş gruplarına göre
tularemi yıllık ortalama insidans hızı - Amerika Birleşik Devletleri,
2001-2010 CDC
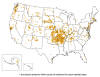
Amerika Birleşik Devletleri'nde bildirilen tularemi olguları
- 2004 - 2013 CDC

Amerika Birleşik Devletleri'nde aylara göre tularemi olguları
2001-2010 CDC
|
TULEREMİ
Morfoloji ve fizyoloji
Francisella tularensis küçük, Gram-negatif, hareketsiz, kapsüllü, pleomorfik
bir kokobasildir (kısa çubuk). Fakültatif hücre içi paraziti olduğunu için,
çoğu laboratuar besiyerinde üremez veya zayıf ürer ve izolasyon için özel
bir glikoz olan sistein eklenmiş kanlı agar gereksinimi vardır. Düşük dozla
enfeksiyon oluşturabilmesi nedeniyle laboratuvar da dikkatli olunmalıdır.
Epidemiyoloji ve Semptomlar
Francisella tularensis tularemi nedenidir (Birleşik Devletlerde rapor
edilmesi zorunlu bir hastalıktır). Vebadan farklı olarak tularemi Birleşik
Devletlerin tamamında görülebilir. Doğada primer reservorları tanşanlar,
yabani tavşanlar, kemirgenler ve kenelerdir. İnsanlar genellikle böçek
ısırığı (primer keneler olmak üzere, geyik sinekleri, akarlar, karasinekler
veya sivrisinekler) ile veya enfekte hayvan ile temas sonucu enfekte olurlar.
İnsan hastalığı (tavşan veya geyik sineği ateşi) bakterinin giriş yerinde
fokal ülser ve büyümüş komşu lenf bezi ile karakterizedir.
Birleşik Devletlerde 2013 yılında 203 tularemi olgusu bildirildi. (insidans:
milyon nüfus başına 0.6 olgu) Hastalık kene ve sineklerle yayıldığı için yaz
aylarında daha yaygındır.
Az sayıda 10 - 50 arasında basil insanlarda inhale edildiğinde veya
deriden bulaşarak enfeksiyon oluşturabilirken, oral yolla bulaşmak için çok
daha büyük bir inokulum (~ 108 organizmalar) gerekmektedir. Kuluçka süresi 3
-10 gün kadardır. Enfeksiyonun giriş yerinde deride küçük bir papül
genellikle gelişir. Sonra ülserasyonla birlikte ateş, titreme, halsizlik,
yorgunluk ve genellikle lenfadenopati gelişir. Bakteriyemi genellikle oluşur
ve sonra basiller retiküloendotelyal sistemde hücre içinde ürerler. Kan
yoluyla organizmaların yayılması çok sayıda organda fokal lezyonların
gelişmesine neden olur. Hasta normalde birkaç klinik sendromdan birini
sergileyebilir ve çoğu durumda hafif olmasına rağmen enfeksiyon hayatı
tehdit edici olabilir. Tularemi
şekilleri
Ülseroglandüler tularemi
Bu form en yaygını (vakaların %70-85'i) olarak, enfeksiyon yerinde (genellikle
bir kene veya sinek ısırığı yerinde) nekrotik merkezli ve yükseltilmiş
çevreye sahip bir ağrılı ülsere papül şeklinde gelişir. Hastalarda ateş
(104 derece F kadar yüksek olabilir) ile birlikte koltuk altı ve kasık
lenf bezi büyümesi görülür. Glandular
tularemi
Bu şekil ülseroglandüler tularemi ile aynı şekilde bulaşır; ancak,
lenfadenopati vardır ama hiçbir ülser yoktur.
Oküloglandüler tularemi
Genellikle enfekte et işleme sırasında kişinin göz içine bakteri
bulaştırmasıyla bulaşır. Gözde inflamasyon ve bölgesel lenf bezlerinde
şişme vardır. Pnömonik tularemi
Bu şekil bakterinin toz veya aerosoller ile nefes yoluyla alındığı çok
ciddi bir hastalıktır. Zor nefes alma, göğüs ağrısı ve öksürük ile
sonuçlanır. Aynı zamanda tulareminin tedavi edilmemiş diğer formlarının
akciğerlere yayılması sonuçu oluşabilmektedir.
Orofaringeal tularemi
Bu formda, hastalık kontamine yiyecek yenmesi veya içilmesiyle
bulaşmaktadır. Hastalarda ağız ülseri eşliğinde lenfadenopati ile
faringotonsillit görülür. Bu tulareminin nadir görülen bir formudur.
Patogenezis
Organizmanın
kapsülü fagositoza dirençli hale getirir. Hücre içindeki organizmalar
fagositik öldürmeye dirençlidirler ve çoğalabilirler. Semptomların çoğu
hücre-aracılı aşırı duyarlılık reaksiyonlarından kaynaklanmaktadır.
Tanı
F. tularensis'in direkt yaymalarda gösterilmesi zordur. Organizma balgam
veya lenf bezi aspirat numunelerinin çikolata kanlı agara ekilmesiyle izole
edilebilir. Kan kültürleri genellikle olumsuzdur. Organizma çok yavaş
büyüdüğü için birkaç gün boyunca inkübe edilmesi gerekir. Organizmanın
tanımlanması spesifik antiserum ile teyit edilir.
Korunma ve Tedavi Streptomisin
tulareminin tüm formları için tercih edilen ilaçtır. Tedavi edilmeyen
olgular %5-15 ölüm oranına sahiptir. Atenüe organizmadan hazırlanmış aşı
mevcuttur fakat kullanımı riski taşıyan kişilerde kısıtlıdır. Bağışıklık
hücre aracılı gibi görünmektedir. Öncelikle, enfekte hayvanların temasında,
onların kenelerinin çıkarılmasında da dikkat edilmesi ve temiz su
kaynaklarının kullanılması gerekir.
|
|
|
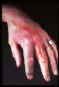 Erizipeloid- gram pozitif basilin (Erysipelothrix rhusiopathiae)
neden olduğu akut fakat çok yavaş gelişen bir cilt enfeksiyonudur. © Mount
Allison Science Image Collection
Erizipeloid- gram pozitif basilin (Erysipelothrix rhusiopathiae)
neden olduğu akut fakat çok yavaş gelişen bir cilt enfeksiyonudur. © Mount
Allison Science Image Collection |
ERİZİPELOİD Kasaplarda, et
işleyenler, çiftçiler, kanatlı işçileri, balık işleyicilerinin bir meslek
hastalığıdır: domuz ve balık işleyicileri özellikle yüksek risk altındadır.
Etken, Erysipelothrix rhusiopathiae, kontamine hayvansal ürünler veya
toprağa işlerken hasarlı cilt yoluyla bulaşan bir Gram-pozitif anaerobik
çubuk. Genel olarak organizma, morumsu yükselmiş bir kenara sahip, parmak
veya ellerde ile ilgili bir enflamatuar deri lezyonu oluşturur. Bu renk
merkezi alanda azalıp solarken perifere yayılır. Ağrılı lezyon kaşıntılıdır
ve yanma veya zonklama hissine neden olur. Süpürasyondan yoksun olmasıyla
stafilokok erizipelinden ayırt edilebilir. Diffüz deri enfeksiyonu ve sepsis
nadirdir. Organizma birçok laboratuvar besiyerinde kolayca üreyebilir.
Penisilin ile kolayca tedavi edilebilir.
|
|
|
 Mikrobiyoloji ve İmmünoloji On-line, Bakteriyoloji Bölümüne Dönünüz
Mikrobiyoloji ve İmmünoloji On-line, Bakteriyoloji Bölümüne Dönünüz
This page last changed on
Sunday, March 06, 2016
Page maintained by
Richard Hunt
|

 Brucella abortus - Gram-negatif,
kokobasil prokaryot; eritritol varlığında (plasentada üretilen) hızlı
büyümesi nedeniyle sığırlarda spontan abortusa neden olur. SEM x 29.650 ©
Dennis Kunkel Mikroskopi, Inc. izni ile kullanılmıştır
Brucella abortus - Gram-negatif,
kokobasil prokaryot; eritritol varlığında (plasentada üretilen) hızlı
büyümesi nedeniyle sığırlarda spontan abortusa neden olur. SEM x 29.650 ©
Dennis Kunkel Mikroskopi, Inc. izni ile kullanılmıştır
 Veba takım elbisesi. Gaga veba kurbanlarının
kokusunu ortadan kaldırmak için güzel kokulu yağlar ve sirke ile doluydu.
1300'lü yıllarda hekimler veba nedenini bilmemesine rağmen, takım elbise,
onları pire girişine karşı kapalı tutmuş ve parlak gaga yine pire girişine
engel teşkil edebileceğinden bir dereceye kadar etkili olmuş olabilir. Sol
tarafta: Ely Janis Bubonik veba, Sağda: © Bristol Biyomedikal Görüntü Arşivi,
Bristol Üniversitesi. izni ile kullanılmıştır.
Veba takım elbisesi. Gaga veba kurbanlarının
kokusunu ortadan kaldırmak için güzel kokulu yağlar ve sirke ile doluydu.
1300'lü yıllarda hekimler veba nedenini bilmemesine rağmen, takım elbise,
onları pire girişine karşı kapalı tutmuş ve parlak gaga yine pire girişine
engel teşkil edebileceğinden bir dereceye kadar etkili olmuş olabilir. Sol
tarafta: Ely Janis Bubonik veba, Sağda: © Bristol Biyomedikal Görüntü Arşivi,
Bristol Üniversitesi. izni ile kullanılmıştır. Erkek
Xenopsylla cheopsis
(Doğu fare pires) kan ile dolu. CDC
Erkek
Xenopsylla cheopsis
(Doğu fare pires) kan ile dolu. CDC Fetal
insan vebasında dalağın histopatolojisi - Nekroz ve Yersinia pestis.
CDC/Dr. Marshall Fox
Fetal
insan vebasında dalağın histopatolojisi - Nekroz ve Yersinia pestis.
CDC/Dr. Marshall Fox Kılcal kırılganlık veba enfeksiyonu belirtileri biridir, burada enfekte bir
hastanın ayağında belirgin. CDC
Kılcal kırılganlık veba enfeksiyonu belirtileri biridir, burada enfekte bir
hastanın ayağında belirgin. CDC Aksiler şişmiş lenf bezi görülen bir veba hastası. CDC
Aksiler şişmiş lenf bezi görülen bir veba hastası. CDC Yersinia pestis bir çok standart laboratuar besiyerinde iyi ürer,
48-72 saat sonra, gri-beyaz, hafif sarı opak, kabarık, düzensiz "kızarmış
yumurta" morfolojisi görülür, alternatif olarak koloniler "dövülmüş bakır"
gibi parlak bir yüzeye sahip olabilir. CDC
Yersinia pestis bir çok standart laboratuar besiyerinde iyi ürer,
48-72 saat sonra, gri-beyaz, hafif sarı opak, kabarık, düzensiz "kızarmış
yumurta" morfolojisi görülür, alternatif olarak koloniler "dövülmüş bakır"
gibi parlak bir yüzeye sahip olabilir. CDC Bir adamın yüzünde deri şarbonu lezyonu. CDC
Bir adamın yüzünde deri şarbonu lezyonu. CDC 53 yaşındaki kadın, bir keçi kıllı işleme fabrikası iplik bölümünde 10 yıl
çalışan. Sağ yanağında derı şarbonu lezyonu; 4. gün görüldüğü gibi lezyon.
CDC
53 yaşındaki kadın, bir keçi kıllı işleme fabrikası iplik bölümünde 10 yıl
çalışan. Sağ yanağında derı şarbonu lezyonu; 4. gün görüldüğü gibi lezyon.
CDC İnhalasyon şarbonu göğüs grafisinde mediastinal genişleme ve
plevral efüzyon CDC
İnhalasyon şarbonu göğüs grafisinde mediastinal genişleme ve
plevral efüzyon CDC Makrofajlar veya parankim hücrelerinin Listeria
monocytogenes ile enfeksiyonu
Makrofajlar veya parankim hücrelerinin Listeria
monocytogenes ile enfeksiyonu
 Tularemi, deri ülseri, başparmak CDC/Emory U./Dr. Sellers
Tularemi, deri ülseri, başparmak CDC/Emory U./Dr. Sellers
 Erizipeloid- gram pozitif basilin (Erysipelothrix rhusiopathiae)
neden olduğu akut fakat çok yavaş gelişen bir cilt enfeksiyonudur. © Mount
Allison Science Image Collection
Erizipeloid- gram pozitif basilin (Erysipelothrix rhusiopathiae)
neden olduğu akut fakat çok yavaş gelişen bir cilt enfeksiyonudur. © Mount
Allison Science Image Collection