|
ANAHTAR KELİMELER
Anaeroblar,
Oksidasyon (yükseltgenme)-redüksiyon (indirgenme) (redoks) potansiyeli,
Katalaz,
Süperoksit dismutaz, Polimikrobik (karışık) enfeksiyon,
Spor oluşturanlar,
Spor oluşturmayanlar, Bacteroides,
B.fragilis,
Clostridium tetani, Tetanospasmin,
C. perfringens,
Lesitinaz (fosfolipaz, alfa toksin),
C. perfringens,
enterotoksin,
C. botulinum,
Botulinum toksini,
C. difficile,
enterotoksin,
Pseudomonas aeruginosa, Piyosiyanin,
Fluoresein,
Toksin A
|
İzolasyondan sonra
klinik laboratuvarda tanımlama
Tanımlamada iki sistem yaygın olarak kullanılır:
Biyokimyasal sistemler ve/veya uçucu fermentasyon ürünlerinin gaz
kromatografik tanımlanması (kısa zincirli yağ asitleri / alkolleri).
SPOR OLUŞTURMAYAN
ANAEROBLARIN KLİNİK ÖNEMİ
-
Gram-negatif basiller (Bacteroides [örneğin B. fragilis] ve
Fusobacterium)
-
Gram-pozitif basiller (Actinomyces, Arachnia, Eubacterium,
Bifidobacterium, Lactobacillus, Propionibacterium)
-
Gram-pozitif koklar (Peptostreptococcus ve Peptococcus)
-
Gram-negatif koklar (Veillonella, Acidaminococcus)
Bacteroides fragilis
B. fragilis klinik hastalığa neden olan, en önemli spor
oluşturmayan zorunlu anaerobdur. Patogenezinde rol alan önemli bir kapsülü
vardır:
Bu bakteri ayrıca tipik endotoksin bileşiminden farklı,
düşük toksisiteli bir endotoksin üretir.
Vaka sunumu: Çok
İlaca Dirençli Bacteroides fragilis - Seattle, Washington, 2013
|
 Şekil 1a
Şekil 1a
Gram boya-Gram pozitif Clostridium tetani bakterileri, kanlı agar
besiyerinde kültürü yapılmış, C. tetani ince anaerobik basil, ona davul
çomağı görünümü veren bir terminal sporu oluşturur.CDC/Dr
Holdeman
 Şekil 1b
Şekil 1b
C. tetani. Terminal sporlara dikkat edin.
CDC
 Şekil 2a
Şekil 2a
Tetanoz olguları 1980-2000
CDC
 Şekil 2b
Şekil 2b
1991-1995 ve 1996-2000 yılları arasında rapor edilmiş tetanoz olgularının yaş
dağılımı
CDC
 Şekil 3
Şekil 3
1947-2008 döneminde ABD'de yıllık tetanoz olguları ve tetanoz ölüm oranları.
1947-2008 yılları arasında, tetanoz vakalarının sayısı azalmıştır, 1900 yılından
bu yana büyük ölçüde azalmıştı, her yıl azalmaya devam etmiştir.
CDC
|
ANAEROBİK SPOR
OLUŞTURANLAR (CLOSTRIDIA)
Bunlar Gram-pozitif basillerdir. İnsan ve hayvanların çevresinde (özellikle
toprak) ve aynı zamanda bağırsaklarında bulunur.
Tetanoz
Clostridium tetani
Clostridium tetani, terminal sporlu, Gram-pozitif basildir
ve (Şekil 1a ve b) genel olarak toprak, toz ve hayvan dışkısında bulunur.
Anaerobik koşulları sağlayan deri yaralarının kontaminasyonu, sporların
germinasyonuna ve tetanoza yol açabilir, göreceli olarak (batı ülkelerinde)
nadirdir ama sıklıkla ölümcül hastalığa yol açar. Ölüm, hastaların çoğunluğu
daha yaşlılar olmak üzere (60 yaş üstü), yaklaşık %11'inde görülür. Tetanoz,
hastalar kas paralizisi nedeniyle ağzını açamadıkları ve bu yetersizlik
nedeniyle kilitli ağız olarakta bilinir. Şimdi ABD'de, mükemmel bir aşı ile
elde edilen sonuçlardan dolayı hastalık az görülmektedir ve hastalık çoğu
durumda aşılanmayan erişkinlerde görünmektedir. Şimdilerde hastaların %60'ı,
50 yaş üstü yetişkinlerdir (şekil 2). 1947-2008 döneminde ABD'de görülen
tetanoz vakaları %95 üzerinde (Şekil 3) ve ölümler %99 üzerinde düştü.
ABD'de 2000 yılından, 2009 yılına kadar yılda ortalama 29 olgu bildirildi.
Aşılama aynı zamanda gelişmiş ülkelerde yenidoğan tetanozunu da azalttı,
böylece ABD'de 1989 yılında her iki hastada, aşılanmamış annelerden doğan
sadece iki vaka olmuştur.
Tetanoz vakalarının çoğunluğu (yaklaşık yarısı), üçüncü
dünya ülkelerinde, genellikle kontamine bıçakla göbek kordonunun kesilmesi
sonucu, iyileşmeyen göbek kordonu enfekte olan yenidoğanlarda bulunmaktadır.
Birçok neonatal ölüme neden olmaktadır (1998 yılında yaklaşık 270.000).
Anneden bebeğe geçebilecek koruyucu bağışıklık olmadığında bu hastalık
oluşmaktadır.
Enfeksiyon genellikle, sıyrıklar ve yaralara sporların
bulaşması (kirli toprak, dışkı veya tükürük), orada çimlenip ve tetanoz
toksini üretmesiyle oluşur. Bir iğne veya çivi ile delici yaralanmalarda
olduğu gibi, diğer yaralar, çizikler ve yanıkta C. tetani enfeksiyonlarına
yol açabilir. Daha nadiren, cerrahi işlemler ve diş çekimi tetanoza neden
olabilir. Tetanoz da intravenöz ilaç kullanımı ile ilişkili olabilir.
Organizma yayılmaz ve böylelikle lokal yarada kalır.
Eksotoksin (tetanospasmin) merkezi sinir sisteminde yaygın nörotransmitter
olarak glisin oluşturan, inhibitör nöronların üzerinde bulunan toganglioside
reseptörlerine bağlanır. Bu sinirlerde uyarı iletimini durdurur ve kaslarda
spastik felçe neden olur. Toksin, periferik motor sinir uç plakaları, beyin,
omurilikde ve aynı zamanda sempatik sinir sisteminde etkili olabilir.
İnhibitör nöronlar tutulduğundan, kas kasılması rakipsiz kalır.
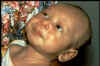
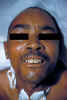
Genel tetanozda, en yaygın biçimde, hasta tipik olarak ağız
açamama (trismusu) ile karşılaşır. Bu çene kaslarının kasılması sonucu, ağız
(Şekil 4) açamamak veya yutamamanın nedeniyle alaycı gülümseme (risus
sardonicus) (Şekil 5) oluşmasına neden olmaktadır. Ses tellerinin spazmı
sonucu konuşma etkilenebilir. Devamında, genellikle bir haftalık bir sürede,
dakikalarca sürebilen kalıcı, şiddetli kas kasılmaları (şekil 6 ve 7), kemik
kırıklarına neden olabilir ve ortaya çıkan spazmlar ölümcül olabilir. Hasta
genellikle baş ağrısı, ateş (2 ila 4 derecelik bir artış) ve/veya terleme,
yüksek kalp hızı ve kan basıncı ile karşılaşır. Hastanede tetanoz hastaları
sıklıkla hastane enfeksiyonlarına yakalanırlar. Aspirasyon pnömonisi
sıklıkla, bir geç dönem komplikasyonudur.
Ortalama olarak, tetanozda bulaşmadan yaklaşık sekiz gün
sonra (gerçi kuluçka dönemi üç gün kadar kısa veya üç hafta gibi uzun
olabilir) semptomlar görünür. Kuluçka süresi, enfeksiyonun yerinin, merkezi
sinir sistemine yakınlığına bağlı gibi görünmektedir. Yenidoğanda ortalama
latent dönem yaklaşık bir haftadır.
Tetanozun Diğer Formları
Sefalik tetanoz orta kulağı ilgilendiren nadir bir
enfeksiyondur. Kranial sinirleri etkileyebilir.
Lokal tetanoz nadirdir ve enfeksiyon alanında bölgesel kas kasılmaları
ortaya çıkabilir. Lokal tetanoz az sayıda vakada ölümcüldür.
Aşılama
Tetanos toksoidi ile bebeklerin aşılanması, neredeyse ABD'de
bu hastalığı ortadan kaldırmıştır. Toksoid, antitoksin antikorları
oluşmasını uyaran, formalin ile inaktive edilmiş tetanoz toksini içerir. Bu
iki şekilde bulunur; yoğunlaşmış ve sıvı. Yoğunlaşmış şekilde daha hızlı
serokonversiyon ve daha yüksek anti-toksin titreleri sağlanabilir. Bebekler
tam aşılama rejimine alınırsa, neredeyse %100 koruma elde edilir. Tekrarlama
(rapel) dozu her on yılda bir verilmelidir.
Tanı
Tanı kliniğe bağlıdır ve olguların azında yaradan bakteri
üretilebilir.
Tedavi
Tetanoz acil bir durumdur ve hastanede kalmayı gerektirir.
Hasta hemen tetanoz immunglobulini (veya at antitoksin) ile tedavi edilir.
Kas spazmları ilaçlarla kontrol edilebilir. Yara agresif yıkama ve
antibiyotik ile tedavi gerektirir.
|
|
 Şekil 13a
Şekil 13a
C. botulinum Gentian violet boyası.
© The MicrobeLibrary
 Şekil 13b
Şekil 13b
Clostridium botulinum - prokaryot basil. Vejetatif (sarı ok) ve
spor (mavi ok) aşamaları: vejetatif hücreler üzerinde kamçıya dikkat
edin. Botulizme neden olur.SEM x15,400,
©Dennis Kunkel Microscopy, Inc. İzni ile kullanılmıştır
 Şekil 14
Şekil 14
Sağ kolun bileşik kırığı ve botulizm yarası. 14-yaşında genç erkek, sağ
ulna ve radius kırığı ve daha sonra yara botulizmi gelişti.
CDC
 Şekil 15a
Şekil 15a
Gram-pozitif Clostridium difficile basili morfolojisi.
CDC
 Şekil 15b
Şekil 15b
C. difficile dışkı örneği kültüründen.
CDC
 Şekil
16 Şekil
16
Pseudomonas aeruginosa Taramalı elektron mikrografı
CDC
 Şekil 17
Şekil 17
Çoklu ilaca (dört) dirençli Pseudomonas aeruginosa bakterisinin
üç boyutlu bilgisayar tarafından oluşturulan görüntüsü. Sanatsal
rekreasyon taramalı elektron mikrografik görüntülerine dayanılarak
yapılmıştır. Organizmaların hücre duvarından kaynaklanan, hareketli
bakterinin tek kutuplu görünümünü sağlayan, tek bir tirbuşon şeklinde
kamçı olarakta görülen, ince yarı şeffaf fimbriaların sayılarına dikkat
edin.
CDC/Melissa Brower
 Şekil 18
Şekil 18
Pseudomon aeruginosa bakterilerinin renklendirilmiş taramalı
elektron mikrografı
CDC/ Janice Haney Carr
|
Botulizm
Clostridium botulinum
Botulizm (gıda zehirlenmesinin nadir fakat ölümcül formu) güçlü
bir sinir sistemine etkili eksotoksin (botulinum toksini) neden olur.
Bu hastalık daha nadir olarak Clostridium butyricum ve Clostridium
baratii suşları tarafından da olmak üzere, Clostridium botulinum'un
(sekil 13) ve yol açtığı ciddi bir paralitik hastalıktır.
Toksin, (A-G tipleri arasında olmak üzere yedi tip vardır, ancak
insanlarda A, B, E ve F tipleri hastalıklara neden olur), periferik
sinirlerde bir nörotransmitter olan asetilkolin reseptörlerine
bağlanır ve ve sinir impulslarını inhibe eder. Gevşek felç ve
sıklıkla ölümle (solunum ve / veya kalp yetmezliği) sonuçlanabilir.
Organizma bağırsakta üremez, ama yetersiz otoklavlanan konserve
gıdada (genellikle evde), sporların önceden germinasyonu sonucu
üretilmiş eksotoksin bulunabilir.
Gıda zehirlenmesi yanı sıra, C. botulinum ayrıca aşağıdakilere de
olabilir:
- Yara Botulizm (Şekil 14) fakat gıda zehirlenmesinden de çok
nadirdir.
- Ek olarak, iyatrojenik olarak botülizm botulinum toksininin
kazara aşırı doz alınmasıyla oluşabilir.
C. botulinum bağırsaklarda bulunan normal flora ile
rekabet ve anaerobik ihtiyacı, düşük asitlik ortam gereksinimi
nedeniyle yetişkin bağırsağında kolayca üreyemez. Bebeklerde normal
flora yerleşmediğinden, C. botulinum ile kolonizasyon oluşabilir.
Bebek Botulizm, nadir olmasına rağmen, şimdilerde botülizmin baskın
şeklidir. ABD'de, %15'i kontamine gıda (genellikle evde hazırlanan
gıda) kaynaklı olmak üzere dörtte üçü bebek botülizmi olmak üzere
yılda yaklaşık 150 vakası vardır. Kalanı (çoğunlukla black-tar eroin
enjeksiyonu ile ilişkili) yara botulizmidir. Sporlar yıllarca canlı
kalabilir.
Semptomlar
Kontamine yiyecek yedikten sonra, genellikle bir veya iki gün
sonra botulizm semptomları görülür, ama bazen bir hafta kadar
süren bir dönem söz konusu olabilir. Görme ve yutma etkilenir ve
hastada mide bulantısı ve kabızlık olabilir. Sonradan gelen kas
felci, genellikle başta başlar ve zamanla solunum kasları
etkilenir ve ölüme neden olabilir. Bakteri yetişkin kalın
bağırsağında üreyemezken, bebeklerde ortamda her yerde olan
sporların yutulması önemlidir ve sporlar ile kontamine olmuş bal
yeme önemli bir kaynaktır. Bebeklerde, yine erken belirtiler
kabızlık ve genel kırıklıktır. Kas felci ile, yutkunma zorlaşır
ve baş kaslarının felci karakteristik gevşek bebek semptomlarına
yol açar. Zayıflayan solunum kasları, solunum sıkıntısı ve
muhtemelen ölüme yol açar. Şiddetli yaralar enfekte olduğunda,
Clostridium gerçek üremesi sonucu, şartlar mide-bağırsakların
etkilenmemesi dışında gıda kaynaklı botulizme benzer
semptomlarla görülür.
Tedavi
Yetişkinler için tedaviye; toksinin mide-bağırsak sistemini
uzaklaşmasını sağlayacak bir lavman uygulanması ve antitoksin (atlarda
üretilen antikorlar) enjeksiyonu dahildir. Anti-toksinin erken
verilmesi, toksinleri bağlayarak, sinir uçlarını hasardan
korumada önemlidir. Bebeklerde attan üretilmiş anti-toksin
kullanılmaz, bunun yerine bebeklerde insan botülizm immün
globulin kullanılır. Bakterilerin lize olarak fazla toksinin
serbest kalma olasılığından dolayı, antibiyotikler botulizm
tedavisinde kullanılmaz, ancak sekonder enfeksiyonlarda
kullanılabilmektedir. Bebeklerde destekleyici tedavide, solunuma
yardımcı olma ve tüble besleme sayılabilir. Yetişkinler de
birkaç ay boyunca solunum desteği, muhtemelen bir trakeotomi ile
ve yoğun tıbbi ve hemşirelik bakımını gerektirebilir.
Botulizmde ölüm son 50 yılda çok nadir olmuştur. Botulizm'den
ölen hastaların oranı yaklaşık %50'den %3-5 oranlarına düşmüştür.
Bazı hastalar, haftalar veya aylarca felç kalmanın bir sonucu
olarak enfeksiyon ya da diğer nedenlerle ölmektedir. Botulizm
geçiren ve hayatta kalan hastalarda yorgunluk ve nefes darlığı
yıllarca devam edebilir ve bu hastalara solunum desteği için
uzun süreli tedavi gerekebilir. Hasarlı sinir uçlarının değişimi
genellikle aylarca sürebildiği için, botülizmde iyileşmede aynı
sürede olmaktadır.
Clostridium difficile
C. difficile sıklıkla bir hastane enfeksiyonuna neden olur.
Organizma Gram pozitif basildir (Şekil 15) ve aşağıdaki farklı
hastalıklara neden olabilir:
- Psödomembranöz kolit, gastroenteritin bir formu
- toksik megakolon
- Kolon perforasyonu
- sepsis
Aşağıdakileri alan hastalarda risk artar:
- antibiyotikler
- proton pompa inhibitörleri
- gastrointestinal cerrahi/işlem
- hastanede uzun süreli kalma
- ağır bir hastalığa sahip olma
Aynı zamanda, immunbaskılanmış koşullara sahip olanlar ve ileri
yaş olanlar yüksek risk altındadır
Ancak, C. difficile enfeksiyonu nadiren ölümcüldür.
Semptomlar
Bağırsağın normal florası, antibiyotik tedavisi ile
değiştirildiğinde, birçok bebeğin gastro intestinal yollarında
bulunan bu organizma, bağırsaklarda ürer ve kolonize edebilir.
C. difficile psödomembranöz kolite neden olabilen, bir
enterotoksin oluşturur. Karında kramplar ve sulu ishalide içeren
semptomlar, antibiyotik tedavisi başlandıktan birkaç gün sonra
(4-8) başlar. Hafif vakalarda kansız diyare, fakat, ciddi
vakalarda kanlı ishal, şişmiş hassas karın ve ateş oluşabilir.
Tedavi
Tedavi neden olduğu antibiyotiğin kesilmesini (örneğin
ampisilin) içerir. Ağır vakalarda spesifik antibiyotik tedavisi
(örn vankomisin ile) gerekir.
PSEUDOMONAS
AERUGINOSA
Pseudomonas polar flagellalı, aerobik, gram-negatif
çubuklardır. Bunlar Enterobakterilerin aksine, oksidaz pozitifdir. Bu
organizmalar, su ve hava ve toprak da dahil olmak üzere, pek çok ortamda
bulunmaktadır. Diğer ilgili organizmalar da hastalığa neden olsa da,
Pseudomonaslar arasında, insan enfeksiyonlarının büyük çoğunluğu, P.
aeruginosa (sekil 16 ve 17) kaynaklanır. Normalde, bu tür; HIV ile
enfekte olanlar gibi bağışıklık baskılanmış kişiler, organ
transplantasyonlu ve yanıklı hastalar özellikle Pseudomonas
enfeksiyonlarına yatkındırlar ve mortalite yüksek olabilir (örneğin;
kalp enfeksiyonları %90'a kadar). Yanık ve yaralarda, normalde
patojenlerin bulunduğu bölgeyi temizlemek isteyen fagositlerin erişimini
sınırlayan kan damarları hasarlanmıştır. Kistik fibrozlu hastalarda da
respiratuar epitel değişimi, yaygın kolonizasyon ve pnömoni gelişimini
sağladığı için enfeksiyon riski vardır. Bu genellikle çocuklarda görülür,
Pseudomonal pnömoninin tekrarlayan nöbetleri sonucu; ateş, hışıltı
balgamlı öksürük, şişmiş karın, nefes almakta zorlanmaya ve siyanoz
görülebilir. Buna genellikle ağırlık kaybı eşlik eder.
Pseudomonad'lar fırsatçı patojenlerdir. P. aeruginosa
tarafından oluşturulan hastane enfeksiyonları, yoğun bakım ünitelerinde
özellikle yaygındır ve hastada balgamlı bir öksürük, titreme, nefes alma
güçlükleri ve siyanozun eşlik ettiği ölümcül pnömoniye neden olabilir.
Sorun, Pseudomonaslarda ortak kullanılan antibiyotiklere karşı sıklıkla
görülen direnç ile, birleşir. Dahası bu organizmalar tarafından
yüzeyinde oluşturulan slime tabakası, diğer hücrelere kolayca
yapışmasını sağlarken, immun sistem hücrelerin kontrolü ile, anti
fagositik bir etki yapmaktadır. Onlar dokulara zarar veren toksinler
üretirler.
P. aeruginosa tarafından oluşturulan enfeksiyonlar
sıklıkla bakteriyeminin yaygın bir nedenidir. Aynı zamanda kalp
kapakçıkları, özellikle damar içi uyuşturucu kullanıcılarında, enfekte
olabilir. Semptomlar arasında, genel keyifsizlik, eklem ve kas ağrısı
ile ateş yer almaktadır.
Pseudomonaslar sağlıklı bireylerde, enfekte sularla
yıkanmaları sonucu olarak deriye bulaşabilir ve kaşıntılı döküntü
oluşturabilir. Bu hastalık "sıcak küvet foliküliti" olarakta
adlandırılır. Bazen bu cilt enfeksiyonları şiddetli olabilir; baş ağrısı,
göz kızarması, mide ve göğüs ağrısı ve kulak ağrısına neden olabilir.
Yaralanma sonucu yumuşak dokuların, kemik ve eklemlerin enfeksiyonlarına
yol açabilir ve bakteriler bu alandan aynı zamanda bir bakteriyemi
sonucuda ulaşabilir. Bazen kemik tutulumu ameliyat geçiren diyabetik
kişilerde görülür. Enfeksiyon yaralarda karakteristik meyveli kokusu ve
mavi-yeşil salgılara (piyosiyanin) neden olabilir.
Pseudomonasların neden olduğu diğer enfeksiyonlar
arasında; sıklıkla kateter kullanımı ya da cerrahi sonucu gelişen idrar
yolu enfeksiyonları, beyinde abse ve menenjit, göz ve kulak
enfeksiyonlarıdır. Yüzücü kaşıntısı, kulak kanalının zararsız bir
enfeksiyonuyken, yaşlılarda kulakta hayatı tehdit eden, bazen yüz
kaslarının felcinede neden olabilen enfeksiyonlar görülebilir. Korneanın
aşınması tedavi edilmediği takdirde, ciddi hasar ve görme kaybına neden
olabilen, enfeksiyona ve kornea ülserine yol açabilir. Bazı göz ilaçları
ve yumuşak kontakt lenslerin uzun süreli kullanımı enfeksiyonu
şiddetlendirebilir.
Pseudomonas enfeksiyonunun tanımlaması pigment üretimi;
piyosiyanin (mavi-yeşil) ve floresein (yeşil, sarı, floresan) ve
biyokimyasal reaksiyonlar (oksidaz testi) temelindedir. Kültürlerinde
meyve kokusu vardır. Hastaneler çok yaygın olarak Pseudomonas ile
enfekte edildiği için, organizma varlığı enfeksiyonun kaynağı olduğunu
kanıtlamak için yeterli değildir. X-ışınları gibi teknikler derin doku
ve kemik enfeksiyonları değerlendirmek için de kullanılabilir.
Pseudomonasların çeşitli antibiyotiklere direnci önemli
bir sorundur. Tedavisinde, iki tür ilaç aynı anda ağızdan ya da damardan
ve genellikle en fazla 6 hafta içinde kullanılırlar. Göz enfeksiyonları
antibiyotikli damla ile tedavi edilir. Beyin, eklemler veya kemik gibi
derin doku enfeksiyonları durumunda, hasarlı doku çıkarmak için cerrahi
gerekli olabilir. Ayrıca, amputasyon yanık hastalarının bacaklarındaki
enfeksiyonlarda veya enfekte yaralarda gerekli olabilir.
Pseudomonas toksisitesi toksin üretiminin sonuçudur,
toksin A, uzama faktörü-2 için ADP ribosilatlar (EF2 - protein
sentezinde kullanılır). Bu bağlamda, Pseudomonas toksini, difteri
toksinine benzer
|

 Şekil 1a
Şekil 1a Şekil 13a
Şekil 13a